الف: سال های دهه 60 بود که مسئولان وقت وزارت بهداشت به علت کمبود شدید پزشک در کشور طرح ادغام آموزش پزشکی را در وزارت بهداری مطرح کردند، درست زمانی که کشورمان در جنگ تحمیلی با عراق و به شدت با کمبود پزشک مواجه بود و هنوز پزشکان کم سواد هندی و بنگلادشی در اقصی نقاط کشور جولان می دادند، پزشکانی که گاهی حتی پزشک نبودند و البته از فرهنگ و زبان ایرانیان نیز چیزی نمی دانستند.
در آن زمان به ضرورت و به علت نیاز شدید کشور به پزشک، ادغام آموزش پزشکی در وزارت بهداری در مجلس تصویب و وزارت بهداشت، درمان و آموزش پزشکی تشکیل شد. دانشکده های پزشکی، داروسازی، پیراپزشکی، پرستاری و . از وزارت علوم جدا و دانشگاه های علوم پزشکی و خدمات بهداشتی و درمانی یک به یک در استان های مختلف کشور تشکیل شدند حالا بیش از 60 دانشگاه و دانشکده علوم پزشکی در کشور فعالیت می کند.
دستاورد دانشگاه های علوم پزشکی شاید در آن سال ها به علت کمبود شدید پزشک قابل توجه بود اما این مصوبه جنجال برانگیز که کمتر نمونه ای در کشورهای دیگر دارد و به قول متولیان وزارت بهداشت به مدل ایرانی مشهور شده است به آفت و افت کیفیت خدمات درمانی در بیمارستان های کشور و نظام آموزش پزشکی کشور منجر شد.
آزمون و خطا در بیمارستان های دولتی و درآمد در بیمارستان های خصوصی
با اجرای این طرح، بیمارستان های دولتی زیرمجموعه دانشگاه های علوم پزشکی شدند و آموزش عملی پزشکان در دوره انترنی (پزشکی عمومی) و رزیدنتی (در دوره تخصص) در این مراکز انجام می شود. حاصل این نظام جدید این است که در بیمارستان های دولتی تعداد زیادی دانشجوی علوم پزشکی مشغول آموزش و آزمون و خطا بر روی بیماران هستند و متخصصان (پزشکان اتند) کمتر به سراغ بیماران می روند.
یکی از دستاوردهای این نظام جدید این است که اگر سری به بیمارستان های دولتی بزنید کمتر پزشکان متخصص و فوق تخصص پیدا می کنید، بسیاری از این پزشکان که کیمیای نظام سلامت هستند، همزمان هیات علمی دانشگاه علوم پزشکی و بیمارستان دولتی و پزشک مقیم در بیمارستان خصوصی هستند، آنان بهترین زمان کاری خود را در بیمارستانهای خصوصی با تعرفه های 3 تا 8 برابری سپری می کنند و اکثر آنها بعد از ظهرها در مطبها و بخش خصوصی به فعالیت انتفاعی مشغول هستند.
دانشجویان این پزشکان نیز از همان ابتدا نظام آموزشی را بر پایه همین روش دنبال می کنند، آموزش اخلاق و احترام به حقوق بیمار در این شیوه حداقلی است. دانشجویان پزشکی کمتر می آموزند که برای بیماران وقت بگذارند، با آنان صحبت کنند، معاینه شان کنند و احوالشان را بپرسند.
در عمل معاینه های چند دقیقه ای و گاه بدون حتی چند کلمه صحبت کردن با مراجعه کننده ( همه مراجعان بیمار» خطاب می شوند) و خدمات تشخیصی مبتنی بر دستگاه های گرانقیمت ( آزمایشگاه و تصویربرداری) شیوه رایج آموزش پزشکی در ایران است که به مطب ها نیز سرایت کرده است. در واقع پزشکان در ایران نه برای ویزیت، و نه ارتباط مناسب با مردم در مطب بلکه برای بیمارستان و برای سرکشی و ویزیت های چند دقیقه ای با محاسبه تعرفه و سود و زیان آن و البته نوعی پزشکی تهاجمی و جراح محور آموزش می بینند.
در این نظام جدید سلامت، دسترسی مردم به پزشکان متخصص در بخش دولتی کیمیاست و در بسیاری از مواقع مراجعان برای ارائه خدمات مبتنی بر احترام به بیمارستان خصوصی که پزشک حاذق وقت بیشتری در آن مرکز دارد هدایت می شود.
به حاشیه رفتن پزشکان عمومی و و افت جایگاه آنان
دستاورد دیگر این نظام آموزشی به حاشیه رانده شدن پزشکان عمومی و ضعف آموزش آنان است به طوری که طی چند دهه اخیر جایگاه پزشکان عمومی در بین مردم به شدت افت کرده است. اقبال مردم به آنان کم شده است و اغلب مردم با کمترین درد و بیماری به دنبال متخصص و فوق متخصص هستند. در واقع پزشکان عمومی پس از فارغ التحصیلی جزو افراد بیکار جویای کار هستند که سودای تخصص دارند و البته چندین سال است که به علت تراکم و تعداد بالای معتادان در ایران به ایجاد مراکز ترک اعتیاد و درمان معتادان رو آورده اند.
کمبود متخصص
در این نظام آموزشی که در تمام چهار دهه گذشته پزشکان متخصص در رأس وزارتخانه آن بوده اند، (به جز وزیر فعلی)، تنظیم ظرفیت رشته های تخصصی به نحوی بوده است که با وجود گذشت بیش از سه دهه از ایجاد دانشگاه های علوم پزشکی همچنان با کمبود شدید پزشک متخصص در بسیاری از رشته های تخصصی مواجه هستیم و حتی هنوز در برخی استان ها تعداد متخصصان برخی رشته ها به اندازه انگشتان یک دست هم نمی رسد.
ضعف آموزش اخلاق و مردمداری، ضعف آموزش در دوره پزشکی عمومی و به حاشیه راندن آنان، کمبود پزشک متخصص در اقصی نقاط کشور، سهمیه های ورود به دوره تخصص و ایجاد غول بزرگ و خانمانسوز آزمون دستیاری که بسیاری از پزشکان عمومی را به مرز خودکشی رسانده است، ایجاد طبقه جدید پزشکان متخصص ثروتمند و سهامدار، نوبت های طولانی در بیمارستان ها و درمانگاه های دولتی و مطب های خصوصی اساتید رشته های تخصصی و فوق تخصصی و ضعف نظارت بر کار آنان، چه از نظر اخذ تعرفه و چه کمیت و کیفیت خدمات پزشکی و تحمیل هزینه های القایی و غیر ضروری از آثار و تبعات سیستم جدید است که به علت دوگانه سوز شدن روسای دانشگاه علوم پزشکی که هم وظیفه آموزش و هم خدمات پزشکی و بهداشتی را دارند، در عمل به هیچکدام آنها به نحو مطلوب نمی رسند.
در تمام این سالها تلاش وزارت علوم برای بازگردان آموزش پزشکی به این وزارتخانه با واکنش تند مسئولان وزارت بهداشت مواجه شده است و البته دستاوردی که همیشه به آن افتخار می شود، تعداد بالای مقالات پزشکان نامداری است که معلوم نیست مقالات سنگین و علمی آنان تا چه حد به رفع مشکلات نظام سلامت و ارتقای کیفیت زندگی و سلامت مردم ایران و پیشگیری از بیمارهای غیر واگیر به خصوص حوادث و بیماری های روانی و مسائل مبتلا به جامعه از نظر سلامت اجتماعی مانند اعتیاد منجر شده است و اگر در برخی بیماری های واگیر شاهد کاهش و حذف هستیم حاصل نظام واکسیناسیونی است که دستاورد کارخانه های واکسن سازی است نه پزشکان داخلی.
در واقع دستاورد ادغام آموزش پزشکی در وزارت بهداری، افت همزمان کیفیت خدمات درمانی در بخش دولتی و افت کیفیت آموزش پزشکی عمومی بوده است که لازم است تا دیر نشده بازنگری و اصلاح شود.
گزارش الف با تیتر ادغام آموزشی پزشکی در وزارت بهداشت به زیان مردم تمام شد» 25 شهریور 97 منتشر شد، در این گزارش به این نکته اشاره شده بود که با وجود دستاوردهای ادغام آموزش پزشکی در نظام ارائه خدمات سلامت به خصوص توسعه شبکه بهداشتی و انجام واکسیناسیون سراسری که با کاهش و کنترل بیماری های واگیر و حتی ریشه کنی برخی از این بیماری ها و افزایش طول عمر ایرانیان و بالارفتن سن امید به زندگی به بالای 75 سال همراه بود اما این طرح آسیب هایی نیز داشته است.
در این گزارش به این نکته اشاره شده بود که با گذشت بیش از سه دهه از ادغام آموزش پزشکی در نظام ارائه خدمات پزشکی هنوز با کمبود شدید پزشک متخصص در اقصی نقاط کشور در بسیاری از رشته های تخصصی مواجه هستیم.
جایگاه پزشکان عمومی به حاشیه رفته است و به همین علت پزشکان متخصص در وضعیت فعلی به علت انحصار بازار، نه وقت کافی برای مراجعان می گذارند و نه در بخش دولتی به میزان کافی حضور دارند. ضمن اینکه رعایت اخلاق و ارتباط محترمانه با مردم نیز در این سیستم کمرنگ شده است و بیشتر وقت پزشکان متخصص در بخش خصوصی و برای دریافت درآمد بیشتر است که نیی مردم و ورشکستگی بیمه ها را رقم زده است.
ادغام آموزش پزشکی در نظام ارائه خدمات بهداشتی و درمان در دهه 60 و در زمان وزارت دکتر علیرضا مرندی اتفاق افتاد، که اکنون رئیس فرهنگستان علوم پزشکی است. فریدون عزیزی که در دهه 60 معاون پژوهشی وزارت بهداشت بوده و امروز معاون دکتر مرندی در فرهنگسان علوم پزشکی است، در پاسخ به گزارش الف به بیان دستاوردهای ادغام آموزش پزشکی در نظام خدمات بهداشتی درمان پرداخته است.
دکتر عزیزی برای پاسخ به ابهامات مطرح شده درباره این ادغام از ما خواست پرسش هایی را به صورت مکتوب برای وی ارسال کنیم تا در پاسخ به پرسش های مطرح شده، به رفع ابهام بپردازد.
سوالات ارسال شده برای دکتر فریدون عزیزی و پاسخ های وی را در زیر بخوانید:
۱-دستاورد ادغام آموزش پزشکی در خدمات درمانی چه بوده است؟
۲-در بیمارستانهای غیرآموزشی و درمانی تکلیف روشن است و وظیفه بیمارستان ارائه خدمت درمانی است و نه آموزش به همین علت امکان مدیریت و کیفی کردن خدمات البته در صورت مدیریت مناسب بیشتر وجود دارد، چرا وزارت بهداشت اصرار دارد مدل ادغام را که دستاورد آن نیی هم در بخش آموزش و هم در بخش خدمات است ادامه دهد؟
۳-آیا اگر بیمارستانهای دولتی فقط به کار درمان بپردازند و اولویت و تمرکز را بر خدمات رسانی به مردم بگذارند رضایتمدی مردم از خدمات پزشکی آنها بیشتر نمیشود؟
۴-تکلیف روسای دانشگاههای علوم پزشکی نیز روشن نیست معلوم نیست مسئول آموزش هستند یا بهداشت و درمان مردم و به هیچ کدام هم به نحو مطلوب نمیرسند.
۵- آیا اگر آموزش پزشکی در وزارت علوم بود و مدیریت آن ااما به دست پزشکان نبود امکان این نوع انحصارگرایی برای حفظ بازار کمتر نبود؟
۶- آیا زمان آن نرسیده که وزارت بهداشت و بانیان طرح ادغام پس از 30 سال این طرح را بازنگری کنند و با توجه به آسیبهای این طرح و نیازهای امروز جامعه با توجه به نییهای شدیدی که وجود دارد، طرح جدیدی دراندازند؟
۷- مردم از خدمات پزشکی در بیمارستانهای دولتی رضایت ندارند و میگویند پزشکان متخصص در این مراکز حضور کافی ندارند و عمده خدمات توسط دانشجویان پزشکی عمومی و تخصص (انترن و رزدیدنت) ارائه میشود که با خطا و کیفیت پایین همراه است.
۸- خود انترنها و رزیدنتها از این وضعیت رضایت ندارند و با حقوق اندک خدمات با کیفیت به مردم ارائه نمیکنند. چرا؟
۹- بیمه فقط خدماتی را تحت پوشش میدهند که مهر پزشک متخصص داشته باشد و خدمات رزیدنتها به نام پزشکان و به کام آنان ارائه میشود، البته نه با کیفیت استاندارد یک پزشک متخصص یا فوق تخصص، چرا این وضعیت تغییر نمیکند؟
۱۰- آموزش پزشکی عمومی نیز در کشور وضعیت مطلوبی ندارد و بسیاری از مردم پزشکان عمومی فارغالتحصیل را قبول ندارند و ترجیح میدهند برای کوچکترین بیماری نزد متخصص بروند به همین علت مطب پزشکان متخصص شلوغ است و وقت کمی برای بیماران میگذارند که خود عامل نیتی بیشتر است.
از طرفی با گذشت بیش از سه دهه از ادغام هنوز پزشکان متخصص در بسیاری از رشتهها به اندازه نیاز کشور تامین نشده و کمبود پزشک متخصص در اغلب استانها هنوز وجود دارد و ظرفیتهای پایین نوعی انحصاربه وجود آورده است.
۱۱- چرا آموزش پزشکی به موضوع ارتباط با مردم و حفظ حرمت و کرامت آنها توجه نکرده است و مردم از نوع رفتار پزشکان و وقت کمی که برایشان صرف میکنند، رضایت ندارند؟
۱۲-چرا مسئولان خدمات پزشکی در دانشگاهها نظارت کافی بر کیفیت و کمیت خدمات پزشکان ندارند؟
۱۳- این دیدگاه در بین مردم به جد وجود دارد که پزشکان بیش از مصلحت بیمار به منافع خودشان توجه دارند و یک علت مهم آن کمبود پزشک متخصص، به حاشیه رفتن پزشکان عمومی و متناسب نبود میزان خدمات مورد نیاز مردم با امکانات موجود است، ضمن اینکه وزارت بهداشت هم در سیستم جدید ادغام یافته توان تامین و توزیع مناسب پزشکان را در اقصی نقاط کشور ندارد و بیش از 30 درصد خدمات تخصصی در تهران متمرکز است.
پاسخهای دکتر فریدون عزیزی
سوالات 2، 3، 4، 5، 8، 11، 12 و 13 مربوط به ادغام نیست و به نحوه تگذاری، برنامهریزی و اجرا در نظام بهداشتی درمانی ارتباط دارد که در صورت جدایی ارائه خدمات از آموزشی پزشکی نیز موجود بود و مشکلزا است. به برخی از آنها در پاسخ به سایر سوالات اشاره شده است.
سوال ۱: دستاورد ادغام آموزش پزشکی در حوزه سلامت چه بوده است؟
گروههای برنامهریزی و دانشکدههای گروه پزشکی مملکت ما، پس از انقلاب اسلامی کار خارقالعادهای انجام دادهاند، که با وجود همه تنگناهای اقتصادی و مشکلات بیشمار اجتماعی و ی- ناشی از هشت سال جنگ ناخواسته- نه تنها رسالت آموزشی خود را انجام دادند بلکه با وجود تمام کاستیها، با افزایش کمی و در بعضی موارد کیفی آموزش پزشکی، خدمات شایانی را جهت تربیت نیروی انسانی مورد نیاز کشور انجام داده و میدهند.
پس از انقلاب شکوهمند اسلامی، به فرمان امام (ره) در سال 1359 ستاد انقلاب فرهنگی تاسیس شد. مسئولان برنامهریزی گروه پزشکی ستاد، بازنگری برنامههای آموزشی گروه پزشکی را به عهده گرفتند.
شاخه پزشکی ستاد که مسئول برنامهریزی برای دانشکدههای پزشکی بود با شرکت تعدادی از اعضای هیئت علمی دانشگاهها، نمایندگانی از وزارت بهداشت و برخی از دانشجویان پزشکی تشکیل شد و از مشاوره بیش از 200 عضو هیئت علمی دانشگاههای کشور و مسئولان وزارت بهداری بهره میگرفت.
شاخه پزشکی ابتدا وضعیت آموزش پزشکی را از نظر کمی و کیفی مورد بررسی قرار داد و نتایج وضعیت سلامت و آموزش پزشکی در ابتدای دهه 60 را به شکل زیر گزارش کرد:
برنامههای آموزشی بسیار ناهمگون است و اختلاف بین برنامههای آموزش پزشکی در دانشکدههای مختلف پزشکی کشور به بیش از 50 درصد می رسد. برخی از دانشکدههای نوپا که در سالهای 53 به بعد تاسیس شدهاند فاقد برنامههای آموزشی مطلوب بودند و کادر هیئت علمی مناسبی نداشتند.
اگر چه آموزشهای تخصصی در رشتههای اصلی از سالها پیش به تربیت پزشکان متخصص میپرداختند ولی بیشتر دانش آموختگان در موسسات مربوط به وزارت بهداری یا طب خصوصی اشتغال داشتند و در آموزش پزشکی کشور مسئولیتی نداشتند.
کمبود شدید نیروی انسانی در اکثر نقاط کشور- به جز شهر تهران- چشمگیر بود؛ به نحوی که در بعضی از مناطق کشور برای هر هزار نفر یک پزشک وجود داشت. این امر سبب جذب هزاران پزشک خارجی که عمده آن در سطح MBBS (کارشناسی پزشکی بودند) شده بود که بیشتر آنها اطلاعات پزشکی و تبحر بالینی کافی نداشتند و علاوه بر محدودیتهای زبان، در جامعه تحت پوشش خود مشکلات فرهنگی فراوانی نیز ایجاد می کردند.
آموزش رشتههای گروه پزشکی- البته به غیر از دکترا- معمولاً در دانشکدههای پزشکی انجام میشد و کمبودهای نیروی انسانی رشتههای پرستاری، مامایی، پیراپزشکی، بهداشت و تغذیه حتی بیشتر از کمبود پزشک بود.
تربیت دانشجویان گروه پزشکی در بیمارستانهای تخصصی وابسته به دانشگاهها انجام میشد که با وزارت بهداری و کل جامعه ارتباطی نداشتند. این امر سبب شده بود که آموزش پزشکی فاقد جنبههای جامعهنگری باشد. بسیاری از فارغالتحصیلان که برای شروع خدمات پزشکی در سپاه بهداشت یا ارتش خدمت میکردند، در ارایه خدمات صحیح بهداشتی- درمانی اولیه در مواردی مانند: اسهال، گلودرد، ضایعات پوستی و . ناتوان باشند.
نیمی از دانش آموختگان دانشکدههای پزشکی کشور پس از فارغالتحصیلی راهی کشورهای غربی شده، تعداد اندکی از آنها پس از اخذ تخصص به مملکت باز میگشتند.
اکثر موسسات وزارت بهداری، به خصوصص بیمارستانها و درمانگاهها، از نظر علمی در سطح قابل قبول نبودند و در روند تشخیص و درمان و به ویژه امور پیشگیری، رکود کامل به چشم میخورد.
رشتههای کارشناسی ارشد و PhD به تعداد محدود و با پذیرش معدود دانشجو در سه دانشگاه انجام میشد. این امر سبب شد که علوم پایه پزشکی، از نظر کمی و کیفی، با مشکلات فراوانی روبرو شود.
شاخه پزشکی ستاد انقلاب فرهنگی ابتدا به تدوین اهداف و اصول آموزش پزشکی پرداخت و برای رفع مشکلات نظرات دانشمندان و خبرگان را جویا شد.
این تفکر که دانشکدهها و موسسات آموزش پزشکی با وزارت بهداری وقت ادغام شوند توسط مسئول شاخه پزشکی ستاد و برخی صاحبنظران قوت گرفت و بحث جدیدی را در گفتگوها باز کرد. اهداف اصلی این ادغام و ایجاد مدیریت واحد در امور مربوط به بهداشت، درمان و آموزش پزشکی به صورت زیر نمودار شد:
الف) استفاده از کلیه امکانات بهداشتی- درمانی کشور جهت گسترش امر آموزش پزشکی و تامین نیروی انسانی مورد نیاز کشور
ب) پاسخگویی بهتر به نیازهای سلامت جامعه از طریق:
اول) شکستن حصار دانشکدههای پزشکی از محوطه دانشکده و بیمارستانهای تابعه و انتقال اجرای قسمتی از آموزش در جامعه برای کمک به جامعه نگر کردن آموزش پزشکی
دوم) ارتقا سطح علمی موسسات، مراکز خدمات سرگایی و بیمارستانهای وزارت بهداری با دمیدن روح دانشگاهی به تشکیلات فوق
پس از قریب یک سال بحث و تبادل نظر با گروههای دانشگاهی و مسئولان وزارت بهداری، در نهایت، شاخه پزشکی ستاد تشکیل "وزارت بهداشت، درمان و آموزش پزشکی" را پیشنهاد کرد که به تصویب گروه پزشکی ستاد و سپس اعضای اصلی ستاد انقلاب فرهنگی، هیات دولت و نهایتا مجلس شورای اسلامی رسید. شورای نگهبان با ذکر اشکالاتی، که یکی از مهمترین آنها عدم امکان تمام وقتی (بدون مطب) اعضای هیات علمی به عنوان کارمندان دولت بود، مصوبه را برای اصلاح به مجلس بازگردانید. متعقب آن لایحه تشکیل وزارت جدید از طریق وزیر وقت بهداری از مجلس پس گرفته شد.
با توجه به اهداف عالی که در توجیه لایحه وجود داشت کوشش شد تا بین وزارت فرهنگ و آموزش عالی و وزارت بهداری در امور مربوط به پزشکی هماهنگی بیشتری به وجود آید. به همین منظور جلسات مشترکی با شرکت دو وزیر، نمایندگان مجلس و برخی از صاحبنظران به طور مرتب تشکیل شد.
معهذا پس از دو سال کوشش بی ثمر وزرای وقت بهداری و فرهنگ و آموزش عالی به این نتیجه رسیدند که سر و سامان دادن به وضعیت پزشکی کشور، به ویژه تربیت نیروی انسانی پزشکی جز از طریق تشکیل وزارت واحد در امور پزشکی امکانپذیر نخواهد بود.
دانشکدههای گروه پزشکی با همه اهتمامی که در امر افزایش دانشجو ابراز کرده بودند فقط چند صد دانشجو با تعداد قبلی اضافه شد. زیرا تعداد اعضای هیات علمی، موسسات آموزشی و بیمارستانهای تابعه وزارت فرهنگ و آموزش عالی اندک و هماهنگی بین دو وزارت با اشکالات فراوان اداری- عملی همراه بود، به نحوی که حتی کارآموزی و کارورزی بهداشت دانشجویان پزشکی- که ستاد انقلاب فرهنگی آن را تصویب کرده بود و نیاز به اعزام و اقامت دانشجو در روستا و همکاری با سیستم بهداشتی- درمانی کشور داشت- با مشکلات فراوانی روبرو بود.
نهایتا در سال 1364 از مجموعه دانشکدهها و موسسات آموزش عالی گروه پزشکی و وزارت بهداری تشکیلات جدید به نام "وزارت بهداشت، درمان و آموزش پزشکی" تاسیس شد. از ابتدای تشکیل این وزارت هدفها به گونهای طراحی شد که هر استان یک دانشگاه علوم پزشکی داشته باشد که کلیه امور آموزشی، پژوهشی، بهداشتی و درمانی استان مربوطه را عهده دار شود و در نتیجه اختلاط علم، دانش و پویایی دانشگاهها با تجربه و پیگیری سیستم بهداشتی- درمانی، سیستم پزشکی کشور در کلیه امور مربوطه- از روستا تا مرکز استان- نظام منسجمی را بوجود آورده، وضعیت پزشکی مملکت را از جهت کمی و کیفی ارتقا دهد.
دستآوردهای ادغام آموزش پزشکی در وزارت بهداری
دستآوردهای تشکیل وزارت بهداشت، درمان و آموزش پزشکی شامل موارد زیر است:
افزایش تعداد دانشکدههای پزشکی، دندانپزشکی و داروسازی و سایر موسسات آموزش پزشکی: در سال تحصیلی 48-49، هفت دانشکده پزشکی تهران، شیراز، مشهد، اصفهان، تبریز، اهواز و شهید بهشتی (ملی سابق) در زمینه پزشکی فعال بودند. در رشته دندانپزشکی دانشکدههای دندانپزشکی تهران، شهید بهشتی و مشهد و در رشته داروسازی دانشکدههای داروسازی تهران، اصفهان و تبریز دانشجو پذیرفتند و کل دانشکدههای پزشکی، دندانپزشکی و داروسازی 13 عدد بود (جدول 1).
افزایش پذیرش دانشجویان گروه پزشکی: نمودار 1 نشان می دهد که تعداد پذیرش دانشجو در چهل سال گذشته به سرعت افزایش یافته است. تعداد پذیرش سالانه دانشجویان پزشکی از 1200 در سال 1357 به 6677 نفر در سال 1397 و تعداد کل دانشجویان گروه پزشکی از 3100 نفر در سال 1357 به 33 هزار و 156 نفر در سال 1397 افزایش یافته است.
افزایش تعداد نیروی انسانی سلامت در کشور: با توجه به افزایش موسسات تربیت نیروی انسانی و افزایش تعداد دانشجویان گروه پزشکی تعداد نیروی انسانی فارغ التحصیلان با سرعت زیادی افزایش یافت و کمبودهای نیروهای انسانی پزشکی جبران شد. به طوری که تعداد پزشکان ثبت شده کشور از حدود 14 هزار نفر در سال 1357 به 145 هزار و 945 نفر در سال 1397 رسید (نمودار 2). همین تغییرات در سایر رشتهها هویدا است و در اکثر رشتههای گروه پزشکی، از نظر تعداد نیروی انسانی به خودکفایی رسیده است.
دستاوردهای چهل ساله حوزه سلامت
شاخصهای پاسخگویی به نیازها و انتظارات جامعه پیشرفتهای شگرفی را در چهل سال گذشته در حوزه سلامت نشان می دهند. مهمترین دستاوردهای موجود بر اساس چندین مطالعه جامع کشوری و بین المللی منتشر شده اند که خلاصه آن در جدول 2 در حیطههای گسترش عرصههای آموزشی و تربیت نیروی انسانی، بهبود شاخصهای بهداشتی کشور، افزایش تعداد و تنوع رشتههای آموزشی به تناسب نیاز جامعه و بهبود کمی و کیفی آموزش پزشکی آورده شده است.

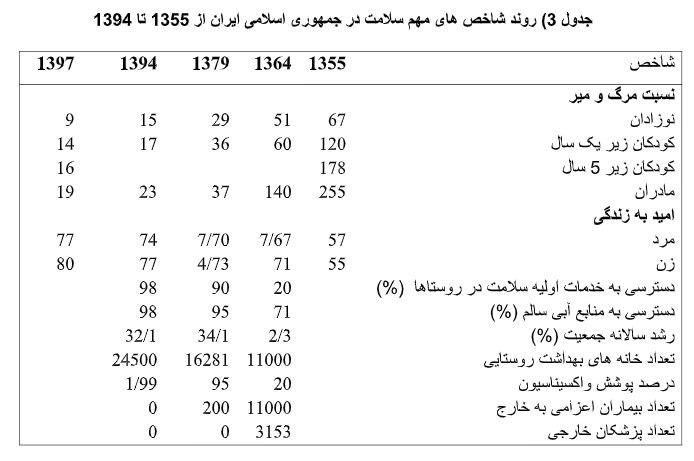
تغییر شاخصهای سلامت را در طی چهار دهه گذشته می توان در جدول 3 مشاهده کرد. کاهش مرگ و میر نوزادان از 67 به 9 در هزار و کاهش مرگ و میر زیر 5 سال از 178 به 16، کاهش مرگ و میر زیر یک سال از 120 به 14 و کاهش مرگ و میر مادران از 255 به 19 طی سالهای گذشته و نیز افزایش امید به زندگی از 57 به 74 در مردان و از 55 به 77 سال در ن از سال 1355 تا 1394 بسیار جالب توجه است.
شایان ذکر است که امید به زندگی در ن و مردان در سال 1397 به ترتیب 79 و 77 سال محاسبه شده است. پوشش واکسیناسیون از 20 درصد به 99 درصد ارتقا داشته است. در حالی که در سالهای قبل از انقلاب هزاران لیسانسه پزشکی از فیلیپین، بنگلادش، پاکستان و هندوستان در کشور خدمت می کردند، در دو دهه گذشته این تعداد به صفر رسیده است.
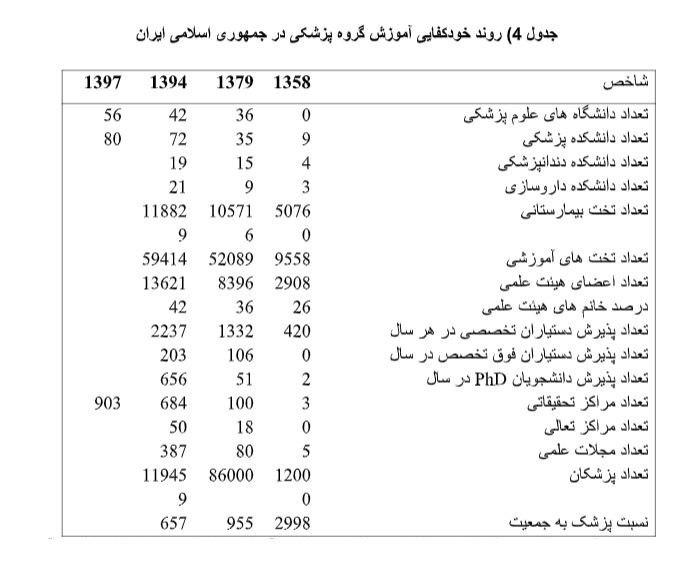
جدول 4 تغییرات خودکفایی در آموزش پزشکی را در چهار دهه گذشته نشان می دهد. تعداد تختهای آموزشی بیمارستانها حدودا 6 برابر شده و تعداد اعضای هیئت علمی از کمتر 3 هزار نفر به حدود 14 هزار نفر رسیده است. شایان ذکر است که درصد اساتید خانم از 26 درصد به 42 درصد افزایش نشان می دهد.
توسعههای تخصصی و فوق تخصصی نیز شگفت آور است. تعداد دستیاران تخصصی از 420 به 2237 نفر در سال، تعداد دستیاران فوق تخصصی از صفر به 203 نفر و تعداد دانشجویان PhD از 2 به 656 نفر در سال طی سالهای 1358 تا 1394 افزایش یافته است. تعداد مراکز تحقیقاتی در این فاصله زمانی از 3 به 903 و تعداد مجلات علمی پزشکی کشور از 5 به 387 نفر ارتقا داشته است.
پیامدهای عمدهای پس از تاسیس وزارت بهداشت، درمان و آموزش پزشکی رخ داده که خلاصه آن عبارتنداز :
کفایت نیروی انسانی مورد نیاز کشور
توانمندتر شدن صاحبان حرفه پزشکی در ارائه خدمات بهداشتی درمانی
تگزاری در برنامهریزیهای مشترک
مشارکت فعال نظام آموزشی و نظام ارائه خدمات در تعیین اولویتها و نیازهای جامعه
بازنگری برنامههای آموزشی و خروج از مرزهای آموزش سنتی
درگیر شدن نظام آموزشی در موضوعات سلامت با تاثیر مستقیم بر کیفیت و هزینه مراقبتها، دسترسی آسان به خدمات، کار تیمی، مدیریت و رهبری
مشارکت نظام آموزشی در اصلاح نظام عرصه خدمات، ارائه نوآوریها و پیش بینی تحولات
حضور نظام آموزشی در کلیه سطوح و عرصههای نظام ارائه خدمات
خروج پژوهش از چهار دیواری دانشکدههای پزشکی و ورود به جامعه
سوال۲ - در بیمارستانهای غیرآموزشی و درمانی تکلیف روشن است و وظیفه بیمارستان ارائه خدمت درمانی است و نه آموزش به همین علت امکان مدیریت و کیفی کردن خدمات البته در صورت مدیریت مناسب بیشتر وجود دارد، چرا وزارت بهداشت اصرار دارد مدل ادغام را که دستاورد آن نیی هم در بخش آموزش و هم در بخش خدمات است ادامه دهد.
سوال۳- آیا اگر بیمارستانهای دولتی فقط به کار درمان بپردازند و اولویت و تمرکز را بر خدمات رسانی به مردم بگذارند رضایتمدی مردم از خدمات آنها بیشتر نمی شود؟
جواب: واقعیت شناخته شده این است که بیمارستانهای آموزشی با کیفیتترین خدمات سلامت را در سطح دنیا و نیز در کشور ما ارایه میدهند. قبل از انقلاب نیز بهترین بیمارستانهای دولتی، بیمارستانهای آموزشی بودند و در استانهایی که بیمارستان آموزشی وجود نداشت، کیفیت ارایه خدمات سلامت به بیماران مناسب نبود.
هماکنون نیز بیمارستانهای وزارت بهداشت همه آموزشی نیستند بلکه برخی در سراسر کشور فقط خدمات درمانی ارایه میدهند. بدون شک کیفیت ارایه خدمات در بیمارستانهای دانشگاهی دولتی آموزشی به مراتب بهتر از بیمارستانهای دولتی غیر آموزشی است. در بیمارستان قلب تهران، بیمارستان شهید رجائی، بیمارستان دکتر شریعتی، بیمارستان آیت الله طالقانی، بیمارستان شهدای تجریش و دهها بیمارستان آموزشی دیگر در سطح کشور ضمن تربیت نیروی انسانی، بهترین سطوح خدمات سلامت (پیشگیری و درمان) ارایه میشود. بیمارستانهای خصوصی را نمیتوان با بخش دولتی مقایسه کرد، زیرا در آمدهای آنها بیشتر و نحوه مدیریت آنها متفاوت است. معهذا آنها نیز دارای درجات مختلف از نظر کیفیت هستند که ضمن ارایه خدمات سلامت به طور خصوصی و رضایت بیماران به دلیل وجوه ارتباطی، کیفیت ارایه خدمات سلامت و شاخصهای پیشگیری و درمانی آنها بالاتر از بیمارستانهای آموزشی خوب بخش دولتی نیست.
سوال۴- تکلیف روسای دانشگاههای علوم پزشکی نیز روشن نیست معلوم نیست مسئول آموزش هستند یا بهداشت و درمان مردم و به هیچ کدام هم به نحو مطلوب نمی رسند.
سوال۵- آیا اگر آموزش پزشکی در وزارت علوم بود و مدیریت آن ااما به دست پزشکان نبود امکان این نوع انحصارگرایی برای حفظ بازار کمتر نبود؟
در سیستم غیرادغام، رئیس دانشگاه معمولا میتوانست فرد غیرپزشک باشد که امور بیمارستان توسط او سرپرستی میشد و امور آموزشی به عهده رئیس دانشکده پزشکی بود. جدا بودن دانشکدههای پزشکی و عدم ارتباط آنها با مشکلات و مسایل بهداشتی درمانی کشور سبب شده بود که بیمارستانهای آموزشی بیماران خاصی را که از نظر آموزشی جالب بودند بستری کنند و آموزش برای اکثریت بیماریهای شایع که پزشک عمومی بعداً با آنها سر و کار داشت نارسا بود. آموزش پزشکی منحصراً برای بیمار بستری شده بدون اطلاع از وضعیت بیماری در کشور و اقدامات پیشگیری و مراقبتی مملکتی انجام میشد. این نقایص را طرح ادغام برطرف کرد. آیا فرد غیرپزشکی که رئیس دانشگاه است بهتر میتواند به امور سلامت بیمارستانهای آموزشی بپردازد یا فردی که در زمره گروه پزشکی است و مسئولیت پیشگیری و درمان بیماریها را در سطح استان به عهده دارد. بدیهی است معاونتهای بهداشت و درمان و دانشگاههای علوم پزشکی در نظام کنونی عهده دار ارایه خدمات پیشگیری و درمان به عموم مردم و بیماران هستند که با توجه به ارتقا بینش و نگرش آنها در یک سیستم دانشگاهی، می تواند با کیفیت مطلوبتر ارایه شود. مسائل کلی سلامت از جمله آموزش، پژوهش، پیشگیریهای اولیه و بهداشتی و ارایه خدمات درمانی از هم جدا نیستند و ادغام آنها در یک نظام بارها توسط فرهیختگان و دستاندرکاران سلامت بشری گوشزد شده است.
سوال ۶-آیا زمان آن نرسیده که وزارت بهداشت و بانیان طرح ادغام پس از 30 سال این طرح را بازنگری کنند و با توجه به آسیبهای این طرح و نیازهای امروز جامعه با توجه به نییهای شدیدی که وجود دارد، طرح جدیدی دراندازند؟
این سوال توسط مجلس شورای اسلامی، و دو نفر از وزرای بهداشت، درمان و آموزش پزشکی در طی 20 سال گذشته مورد مداقه قرار گرفته است. و در هر مورد نظام ادغام را مناسب ترین روش تشخیص دادهاند که جایگزینی برای آن در شرایط کنونی امکان پذیر نیست.
همچنین کارشناسان سازمان جهانی بهداشت 15 سال قبل پس از بررسی دقیق اضافه نمودند که تقویت نظام ادغام یافته موجود و بهبود عملکرد آن بر انتزاع آموزش و خدمات ترجیح دارد. ایشان ادغان داشتند که جداسازی آموزش پزشکی از خدمات سلامت تاثیر منفی عظیمی بر جنبههای راهبردی، تکنیکی، مالی و پشتیبانی بر جای می گذارد و این واقعیتها توسط انجمن آموزش پزشکی و انجمن علمی آموزش پزشکی کشور که صاحبنظران امور آموزش و سلامت عهده دار آن هستند، به دفعات مورد تایید قرار گرفته است.
خلاصه کلام اینکه عمده نارساییهای ارایه خدمات سلامت مربوط به مشکلات اقتصادی فرهنگی، مدیریتی است که در حوزههای دیگر خدمات کشور نیز مشاهده می شود. نظام ادغام توانسته است پوشش کامل ارایه خدمات بهداشتی درمانی، افزایش تربیت نیروی انسانی پزشکی، ارایه با کیفیت بالای خدمات پیشگیری و درمانی را سبب شده، امید به زندگی و بسیاری از شاخصهای سلامت کشور را بهبود بخشد. بدیهی است مانند هر نظام دیگر، ادغام نیز نیاز به بازنگری و بازبینی برای ترمیم، تکمیل و بهبود تها، برنامهها و راهکارهای اجرایی دارد.
به گزارش الف با اجرای این طرح قرار است از این پس وزارت تعاون، کار و رفاه اجتماعی (بر اساس اطلاعات سامانه رفاه ایرانیان) با همکاری بانک مرکزی و سازمان اسناد و املاک حساب های بانکی و املاک و دارایی افراد تحت پوشش بیمه رایگان را بررسی کند و در صورتی که مشخص شود این افراد تمکن مالی دارند و جزو دهک های اول تا سوم نیستند از پوشش رایگان بیمه سلامت حذف می شوند.
طاهر موهبتی هفته گذشته در نشست خبری برای اعلام جزئیات طرح بیمه اجباری سلامت گفت: با اجرای این برنامه، افراد متقاضی بیمه رایگان سلامت که دهک اول تا سوم هستند و درآمدشان کمتر از ۴۰ درصد حداقل حقوق (حداقل حقوق امسال یک میلیون و 500 هزار تومان است) باشد، تحت پوشش خدمات رایگان بیمه سلامت قرار می گیرند.
وی گفت: بر این اساس افراد و خانوارهایی که درآمدشان بین ۴۰ درصد تا ۱۰۰درصد حداقل حقوق باشد ( درآمد ماهانه کمتر از 600 هزار تومان در ماه) از ۵۰ درصد تخفیف حق بیمه برخوردار می شوند و افرادی که بیشتر از حداقل حقوق وزارت کار را دارند، باید حق بیمه کامل را بپردازند.
موهبتی ادامه داد: افراد برای اجرای بیمه رایگان سلامت می توانند به سایت سازمان بیمه سلامت یا پیشخوان دولت مراجعه کنند و وزارت تعاون کار و رفاه اجتماعی با بررسی اموال، دارایی و درآمد آنان، دهک متقاضی را به سازمان بیمه اعلام می کند و مشخص می شود که فرد آیا مشمول یارانه دولت و بیمه رایگان قرار می گیرد یا باید حق بیمه را پرداخت کند.
مدیرعامل سازمان بیمه سلامت اضافه کرد: این سازمان هیچ وظیفه ای در بررسی اطلاعات بانکی و اموال افراد ندارد و آزمون وسع و بررسی اموال و دارایی افراد توسط وزارت تعاون، کار و رفاه احتماعی انجام می شود و نتیجه آن به سازمان بیمه سلامت اعلام می شود
کاهش آمار 34 میلیونی زیر پوشش بیمه رایگان سلامت
موهبتی گفت: هم اکنون ۸۵ درصد از بیمه شدگان سازمان بیمه سلامت که شامل ۳۴ میلیون نفر می شود تحت پوشش رایگان بیمه سلامت هستند و با برنامه بیمه اجباری سلامت عده ای از این افراد باید برای بیمه سلامت پول بپردازند.
مدیرعامل سازمان بیمه سلامت البته هیچ برآوردی از تعداد افرادی که با اجرای این طرح دولت از قطار بیمه رایگان پیاده می شوند، ارائه نکرد و گفت: هنوز برآوردی از میزان افرادی که از بیمه رایگان حذف می شوند و باید برای این بیمه پول بپردازند نداریم و باید مدتی از اجرای این برنامه بگذرد تا بتوانیم این آمار را اعلام کنیم.
موهبتی افزود: بر اساس آیین نامه طرح بیمه اجباری سلامت که از ۱۳ آبان اجرا می شود وزارت رفاه با اجازه خود افراد که در سامانه ثبت نام بیمه اعلام می شود، اموال و دارایی افراد را از طریق بانک مرکزی، سازمان ثبت اسناد و املاک کشور، نیروی انتظامی و سازمان ثبت احوال استعلام می کند و دهک افراد مشخص شده و به سازمان بیمه سلامت اعلام می شود.
وی گفت: با اجرای طرح جدید بیمه اجباری سلامت» به جز موارد اورژانسی از این پس هیچ فردی روی تخت بیمارستان بیمه نمی شود و اگر از قبل خود را بیمه نکرده باشد و هنگام مراجعه به بیمارستان درخواست دفترچه بیمه بکند از زمان ثبت نام و درخواست بیمه سلامت یک دوره ۱۰ روزه انتظار در نظر گرفته می شود و بعد از آن افراد تحت پوشش بیمه سلامت قرار می گیرند یعنی برای آن مراجعه به بیمارستان باید هزینه درمان را با قیمت آزاد بپردازند.
شکستی دیگر برای طرح تحول سلامت
طرح بیمه رایگان سلامت از بهار 93 و به عنوان اولین گام های طرح تحول سلامت کلید خورد. وزارت بهداشت که آن زمان هنوز تصدی سازمان بیمه سلامت را در اختیار نداشت با همکاری وزارت تعاون، کار و رفاه اجتماعی و با اعتباراتی که دولت برای حمایت از طرح تحول سلامت در اختیار گذاشته بود طرح بیمه رایگان سلامت را برای ایرانیان کلید زد اما خیلی زود این طرح به علت پیش بینی نشدن منابع لازم به دست انداز خورد.
با اجرای این طرح که به عنوان یکی از مهمترین دستاوردهای دولت یازدهم و طرح تحول سلامت معرفی شد، حدود 11 میلیون نفر به صورت رایگان تحت پوشش بیمه رایگان سلامت در سازمان بیمه سلامت قرار گرفتند.
پوشش همگانی بیمه سلامت یکی از اهداف قانون بیمه همگانی است که در سال 72 تصویب شده بود و هرگز به اهداف کامل خود نرسیده بود. همواره اعلام می شد که حدود 10 میلیون نفر از ایرانیان تحت پوشش هیچ بیمه ای نیستند و البته حدود 10 میلیون نفر نیز دو یا چند دفترچه بیمه داشتند.آماری که با وجود اجرای طرح بیمه رایگان سلامت هنوز هم تکرار می شود و به گفته مسئولان با وجود صدور 91 میلیون دفترچه بیمه در کشور هنوز بیش از 8 میلیون ایرانی هیچ بیمه ای ندارد.
دولت تدبیر و امید برای اینکه افراد فاقد بیمه را تحت پوشش بیمه سلامت قرار دهد، در قالب طرح تحول سلامت، بیمه رایگان ایرانیان را کلید زد و اعلام کرد، دولت افرادی را که تحت پوشش هیچ بیمه ای نیستند، رایگان بیمه می کند. این طرح اجرا شد و با اضافه شدن حدود 11 میلیون نفر به افراد تحت پوشش بیمه سلامت جشن بیمه سلامت همگانی در دی ماه 93 با حضور رئیس جمهور و هاشمی و ربیعی وزرای بهداشت و رفاه برگزار شد.
قرار نبود 11 میلیون نفر باشد
اما تامین نشدن اعتبارات لازم برای اجرای این طرح خیلی زود وزارت بهداشت و سازمان بیمه سلامت را گرفتار کرد تا جایی که یک سال بعد حسن هاشمی با اشاره به کسری بودجه در طرح تحول سلامت گفت: پیشنهاد من این بود که چهار تا پنج دهک اول بیمه شوند. عدد مشخص شده پنج میلیون نفر بود و منابع آن 550 میلیار تومان پیشبینی شده بود. دوستان 10 الی 11 میلیون نفر را بیمه کردند و سرانه این بیمه برای کسی که 30 سال سابقه قدمت دارد و با کسی که امروز دفترچه میگیرد؛ یکی بود و این بود که ما دچار کسری بودجه شدیم.
وزیر سابق بهداشت گفت: اولین اشتباه این است که دولت احساساتی شده و گفت که همه مردم را بیمه میکنیم. در اینجا هم دارا و هم ندار بیمه شدند و این مثل یارانه نقدی شد».
محمد کبیر، مدیرعامل سابق سازمان بیمه سلامت که در آن زمان متصدی این سازمان بود در خرداد 94 گفت: در سال گذشته ۵۵۰ میلیارد تومان از منابع هدفمندی یارانهها برای بیمه رایگان سلامت پیشبینی شده بود، اما ۷۰ میلیارد تومان آن به سازمان بیمه سلامت اختصاص پیدا کرد.
وی افزود: منابع مورد نیاز برای بیمه شدگان جدید سازمان بیمه سلامت که حدود 11 میلیون نفر در سال ۹۳ هستند، ۱۷۰۰ میلیارد تومان بود که توانستیم ۷۰۰ میلیارد تومان آن را از منابع خود پرداخت کنیم و در حال حاضر برای بیمه شدگان جدید هزار میلیارد تومان کسری اعتبار داریم.
مدیرعامل سابق سازمان بیمه سلامت گفته بود: بر اساس تصمیم دولت بیمه همگانی رایگان است اما پیشنهاد ما مشارکت دهکهای مختلف اقتصادی براساس تواناییهای درآمدیشان در پرداخت سهم بیمه است به گونهای که دهکهای پایین و نیازمندان به صورت رایگان از خدمات بیمهای برخوردارشوند اما دهکهای بالای اقتصادی برای برخورداری از این خدمات مشارکت کرده و سهم بیمهای خود را بپردازند.
مساله ای که در پیش بینی های دولت قرار نگرفته بود این بود که با اعلام بیمه رایگان سلامت، عده زیادی که در گذشته با پرداخت پول و حق بیمه تحت پوشش سازمان تامین اجتماعی و سازمان های بیمه پایه دیگر بودند به سمت سازمان بیمه سلامت که رایگان دفترچه بیمه صادر می کرد گسیل شدند، در واقع هدف اصلی که بیمه رایگان افراد فقیر و بدون دفترچه بیمه بود، به انحراف رفت. به گونه ای که در حال حاضر نیز هنوز حدود ۹ میلیون نفر تحت پوشش هیچ بیمه ای نیستند !
کبیر، مدیر عامل سابق سازمان بیمه سلامت همان زمان گفت: با توجه به بانک اطلاعاتی که در اختیار سازمان بیمه سلامت است امکان شناسایی افرادی که تحت پوشش دیگر صندوقهای بیمهای هستند به راحتی انجام میگیرد، بنابراین اگر آنها در سامانه ثبتنام کنند برایشان دفترچه بیمه سلامت صادر نخواهد شد.
او اضافه کرد: 25 درصد افرادی که رایگان بیمه شدند کمتر از 40 سال سن دارند و 75 درصدشان متأهلند.البته آمارها نشان میدهد از بین این افراد 66 درصد متقاضیان ملک شخصی دارند و درآمد ماهانه 62 درصد آنها کمتر از 500 هزار تومان است.
سازمان بیمه سلامت البته در دی ماه سال 95 با مصوبه مجلس به وزارت بهداشت، درمان و آموزش پزشکی منتقل شد و طاهر موهبتی، معاون سابق امور مجلس این وزارتخانه با حکم قاضی زاده هاشمی، وزیر وقت به مدیرعاملی این سازمان منصوب شد.
اما انتقال این سازمان که با بدهی و کسری بودجه به وزارت بهداشت منتقل شده بود، مشکل آفرین شد. هزینه های سازمان بیمه سلامت با پوشش بیمه رایگان حدود 11 میلیون بیمه شده جدید و البته دو برابر شدن تعرفه های پزشکی، نزدیک به سه برابر شد و از حدود 6 هزار میلیارد تومان به حدود هزار میلیارد تومان افزایش یافت، در حالی که بودجه این سازمان در سال 98 در صورتی که با وجود مشکلات بودجه دولت کامل پرداخت شود، فقط دو سوم این هزینه و حدود 11 هزار میلیارد تومان آن را پاسخگوست و بیش از 6 هزار میلیارد تومان کسری می ماند.
ماراتن نفس گیر برای تصاحب دفترچه کم اعتبار
شاید طرح حذف پوشش رایگان بیمه سلامت برای عده زیادی از افرادی که اکنون تحت پوشش رایگان بیمه سلامت هستند، برای کاهش کسری بودجه این سازمان باشد که با نام طرح بیمه اجباری سلامت» قرار است این هفته کلید بخورد اما یکسر دیگر مشکلات بیمه سلامت ایرانیان، تبعات کسری بودجه جدی این سازمان و پرداخت دیرهنگام به مراکز درمانی است که دفترچه بیمه آن را در مراکز خصوصی بی اعتبار کرده است.
در واقع آنهایی که از سد آزمون وسع» و بررسی اموال و دارایی های شان توسط وزارت رفاه بگذرند و رایگان بیمه شوند یا آنهایی که با درآمد 1.5 میلیون تومانی در ماه معادل یارانه سه نفر از اعضای خانواده شان را به عنوان حق بیمه پرداخت کنند، دفترچه بیمه ای می گیرند که فقط در بیمارستان های دولتی اعتبار دارد و بسیاری از بیمارستانهای خصوصی و حتی خیریه، مطب ها و آزمایشگاهها و مراکز رادیولوژی خصوصی دفترچه بیمه سلامت را نمی پذیرند و البته بیمه شدگان فقیری که تن به این دفترچه می دهند باید ماهها برای بستری یا عمل جراحی پشت نوبت بیمارستان دولتی بمانند.

ایرج حریرچی در پانزدهمین دوره سمپوزیوم بین المللی روابط عمومی در مجتمع فرهنگی و ورزشی تلاش تهران، اظهار داشت: با توسعه و پیشرفت جوامع و گسترش بهداشت و پیشگیری، تجربه دهههای اخیر نشان می دهد که مراجعات مردم به نظام سلامت افزایش پیدا می کند؛ چون طول عمر افراد زیاد می شود و در این صورت، اکثر بیماری های واگیر مربوط به دوران سالمندی هستند.
وی افزود: تا ۴۰ سال پیش امید به زندگی در ایران حدود ۵۰ سال بود و تا ۳۰ سال پیش بیماری آایمر در کشور وجود نداشت و امید به زندگی در طول ۴۰ سال گذشته، بیش از ربع قرن افزایش یافته است.
معاون کل وزارت بهداشت خاطرنشان کرد: در دنیا، ۱۰.۵ درصد از درآمد ناخالص ملی برای سلامت هزینه میشود و ۷۳۰۰ میلیارد دلاری که سالانه در حوزه سلامت هزینه میشود از مجموع هزینه های انرژی و نظامی بیشتر است.
حریرچی اضافه کرد: نظام سلامت ۴ هدف اصلی دارد. افزایش سلامت مردم و امید به زندگی سالم، محافظت از مردم در برابر مخاطرات مالی بیماری ها و پیشگیری از فقر در حوزه سلامت، افزایش رضایتمندی مردم و همچنین ارتقای کارایی و ارائه خدمات سلامت بیشتر با منابع کمتر، اهداف نظام سلامت هستند.
وی یادآور شد: نظام سلامت، رفیق و همراه مردم است؛ چراکه در دوران سخت و بیماری به آنها ارائه خدمات می کند و رسانه ها از نظام سلامت، مجلس، دولت و جامعه، ارتقای سلامت را مطالبه کنند.
بنابر اعلام روابط عمومی وزارت بهداشت، معاون کل وزارت بهداشت افزود: در حال حاضر ۶۰ درصد از مردم چاق هستند یا اضافه وزن دارند و باید به مردم بگوییم که چه مواد غذایی را مصرف نکنند که چاق نشوند یا اضافه وزن نداشته باشند.
به گزارش ایسنا، همزمان با برگزاری پانزدهمین دوره سمپوزیوم بین المللی روابط عمومی در تهران، از ۲۱ روابط عمومی برتر حوزه سلامت در دانشگاه ها و دانشکده های علوم پزشکی کشور نیز تقدیر شد.
روابط عمومی های برتر حوزه سلامت در سه بخش اصلی و یک بخش فرعی مورد تقدیر قرار گرفتند. سه بخش اصلی شامل عملکرد در بسیج سلامت نوروزی، هفته سلامت ۹۸ و بسیج ملی کنترل فشارخون و بخش فرعی نیز عملکرد در حوادث طبیعی مانند سیلاب های گسترده عید امسال بوده است.
پانزدهمین دوره سمپوزیوم بین المللی روابط عمومی با موضوع ”جنگ رسانه ای و مسئولیت روابط عمومی ها” روزهای ۱۳ و ۱۴ آبان ماه با حضور دکتر پزشکیان - نائب رییس مجلس شورای اسلامی، دکتر حریرچی - معاون کل وزارت بهداشت، درمان و آموزش پزشکی، دکتر جهانپور - رییس مرکز روابط عمومی و اطلاع رسانی وزارت بهداشت، رییس انجمن بین المللی روابط عمومی و اساتیدی از حوزه روابط عمومی و ارتباطات کشورهای ایران، بلغارستان، فرانسه و ترکیه برگزار شد.

به گزارش الف وزارت بهداشت، تا چندی پس از انقلاب وزارت بهداری و بهزیستی نام داشت. در 1358 با تشكیل سازمان بهزیستی، عنوان بهزیستی از آن حذف شد و در 1364 به دنبال تصویب قانون، وزارت بهداری به وزارت بهداشت، درمان و آموزش پزشكی تغییر كرد و شرح وظایف مفصلی نیز برای آن در نظر گرفته شد.
این وزارتخانه از جمله وزارتخانه هایی است كه افزون بر مدیریت و نظارت بر مراكز بهداشتی درمانی كشور، مدیریت دانشگاههای علوم پزشكی را نیز بر عهده دارد. در ۱۳۷۳ با تصویب قانون بیمه همگانی، سازمان بیمه خدمات درمانی وابسته به وزارت بهداشت، درمان وآموزش پزشكی تشكیل شد و با تصویب قانون ساختار نظام جامع رفاه و تامین اجتماعی در 1383 تمام وظایف تامین اجتماعی (بیمهای و حمایتی) از وزارت بهداشت، درمان و آموزش پزشكی جدا و به وزارت رفاه داده شد.
کارنامه وزرای بهداشت پس از انقلاب
از ابتدای انقلاب تاکنون 15 وزیر بر کرسی وزارت بهداشت نشسته اند و هر کدام مدل و اولویت خاص خود را داشتند، کاظم سامی از سال 57 تا 58، موسی زرگر از سال 58 تا 59، هادی منافی از 59 تا 63 ؛ علیرضا مرندی از سال 63 تا 68، ایرج فاضل از سال 68 تا 69، رضا ملک زاده از سال 69 تا 72، دکتر علیرضا مرندی 72 تا 76، محمد فرهادی سال های 76 تا 80، مسعود پزشکیان سال 80 تا 84، کامران باقری لنکرانی 84 تا 88 ، مرضیه وحید دستجردی از سال 88 تا 91، حسن طریقت منفرد از سال 91 تا 92، حسن هاشمی از سال 92 تا 97 و حسن نمکی از سال 97 تاکنون.
نظام سلامت ایران در ابتدای انقلاب با چالش های زیادی مواجه بود، تعداد پزشک و کادر درمانی در کشور به شدت کم بود و پزشکان هندی، پاکستانی و بنگلادشی در سراسر کشور با سواد کم و بدون آشنایی با زبان، فرهنگ و مشکلات بومی نظام سلامت ما جولان می دادند. داروهای مصرفی در کشور اغلب و تا بیش از 75 درصد وارداتی بود. بیماری های واگیر در سراسر کشور گسترده بود. تعداد زیادی از بیماران برای درمان به خارج می رفتند و سن امید به زندگی ایرانیان در حدود 57 سال بود.
در چنین وضعیتی هر کدام از وزرای بهداشت با اتخاد اولویت هایی سعی در بهبود وضعیت داشتند. کاظم سامی در دولت موقت به دنبال طرح طب ملی و رایگان شدن درمان بود که با مخالفت دولت مواجه شد و استعفا داد. موسی زرگر در مدت کوتاه یکساله مدیریتش با چالش کمبود نیروی انسانی دست به گریبان بود تا کار را به به هادی منافی در زمان جنگ تحویل دهد.
بیشتر وقت هادی منافی تامین نیازهای بهداشتی و درمانی در دوره جنگ تحمیلی گذشت چرا که هم باید به خدمات بهداشتی و درمانی کشور می رسید و هم نیازهای جبهه را تامین می کرد و چندان فرصتی برای اجرای برنامه های زیربنایی نبود تا نوبت به علیرضا مرندی رسید.
در دوران مرندی بود که با اولویت شعار پیشگیری مقدم بر درمان است، چند طرح مهم و زیربنایی اجرا شد. شبکه مراقبت های اولیه بهداشتی و درمان تا روستاها گسترش یافت و حدود 17 هزار خانه بهداشت با استقرار بهورزان در روستاها مستقر شدند. نظام واکسیناسیون سراسری برای پیشگیری از بیماری های واگیر و نظام مراقبت از مادران و نوزادان برای کاهش مرگ های بدو تولد و ن باردار اجرا شد.
همزمان با ادغام آموزش پزشکی در وزارت بهداشت، وزارت بهداشت، درمان و آموزش پزشکی تشکیل و دانشگاه های علوم پزشکی وخدمات بهداشتی-درمانی متولد شدند. در این دوران همچنین با شعار فرزند کمتر، زندگی بهتر و دوتا بچه کافیه قانون تنظیم خانواده در مجلس تصویب و اجرایی شد و رشد جمعیت کشور روند نزولی گرفت.
ایرج فاضل در دولت سازندگی به وزارت رسید، زمانی که بخش خصوصی مورد توجه دولت قرار گرفت. او با آوردن کتاب کالیفرنیا به کشور نظام تعرفه گذای و نظام پرداخت به ازای خدمت پزشکی (فی فور سرویس) را در کشور نهادینه کرد کاری که بعدها با افزایش درآمد پزشکان و مسائلی مانند زیرمیزی و . چالش برانگیز شد و هنوز داستانش ادامه دارد.
دوران رضا ملک زاده نیز به نوعی ادامه دوران دکتر فاضل به حساب می آید چرا که دکتر ملک زاده معاون دکتر فاضل بود و در دوره سازندگی در سایه ت های کلی دولت، کار توسعه فیزیکی مراکز درمانی، حرکت نظام سلامت و خدمات پزشکی به سمت تقویت بخش خصوصی و البته توجه به امر تحقیقات و نوآوری در پزشکی و مقاله محور شدن هیات علمی و استادان رشته های پزشکی برجسته شد تا اینکه علیرضا مرندی برای دومین بار به وزارت رسید. وزیری که بیشترین تحولات مورد نظرش را در دوره اول مسئولیتش انجام داده بود و برای بار دوم باز هم بر پیشگیری از بیماری ها و تقویت شبکه بهداشتی کشور تمرکز کرد، شعاری که هنوز هم از آن سخن می گوید.
از دوره وزارت دکتر فرهادی کار شاخص و زیربنایی چندانی ثبت نشده است جز اینکه در این دوره به علت پیدا شدن مواردی از انتقال ایدز از طریق فرآورده های خونی آلوده که معلوم نشد وارداتی بود یا تولید داخل چالش برانگیز شد و به دنبال آن در دولت اول اصلاحات طرح ایجاد پالایشگاه خون ایران متوقف شد. دکتر فرهادی را بیشتر به کارهای تحقیقاتی و تلاش او برای درمان کودکان ناشنوا از طریق کاشت حون شنوایی و بعد از آن تولید داروی افزایش سیستم ایمنی بدن برای مبتلایان به ویروس ایدز می شناسند.
اما مسعود پزشکان در دولت دوم اصلاحات با وجود درگیری شدیدی که با کمبود نیرو به خصوص پزشک و پرستار داشت و مدام با تجمعات نیروهای بیکار به خصوص اعتراضات پرستاران و بدهی بیمه ها سر و کله می زد و در حالی که کمبود بودجه و مشکلات بیمارستانها عرصه را تنگ کرده بود، ایده پزشک خانواده را مطرح کرد و قانون آن را به برنامه توسعه چهارم برد و تصویب شد.
پزشک خانواده بر زمین ماند
اجرای برنامه پزشک خانواده در ماه آخر وزارت پزشکیان در روستاها کلید خورد و کار به دست کامران باقری لنکرانی جانشین او افتاد، دکتر لنکرانی نیز تلاش زیادی کرد که این برنامه پایه ای و زیربنایی را اجرا و نظام سلامت کشور را اصلاج کند اما ناهماهنگی وزارت رفاه که بیمه های درمانی را در اختیار داشت، کار را به کندی و دست انداز انداخت تا کار به وزارت اولین وزیر زن پس از انقلاب یعنی مرضیه وحید دستجردی برسد.
دکتر دستجردی نیز مهمترین برنامه محوری خود را اجرای برنامه پزشک خانواده اعلام کرد اما باز هم سنگ اندازی بیمه ها و به خصوص سازمان بیمه تامین اجتماعی که طرح موازی پزشک معین را در بیمارستان های تابعه تامین اجتماعی شروع کرده بود اجرای این برنامه را با مشکل مواجه اما تنها وزیر زن پس از انقلاب در سال آخر مسئولیتش خود را وزیر پزشک خانواده خواند و این برنامه را به هیات دولت برد تا جایی که قول داد یکساله این طرح بلند مدت را اجرا کند اما تحریم های دارویی و کمبود شدید دارو در ماههای آخر وزارتش امان نداد و برکنار شد.
محمود ، رئیس جمهوری وقت مسئولیت وزارت بهداشت را در شش ماه آخر دولتش به حسن طریقت منفرد داد، مردی که ایده های دیگری غیر از پزشک خانواده در سر داشت و اولویت خود را به ارتقای جایگاه پزشکان عمومی و افزایش اختیارات آنها گذاشت نه پزشک خانواده تا کار به دولت تدبیر و امید رسید.
طرحی برای تحول سلامت
حسن قاضی زاده هاشمی که آمد، به طور کلی ریل نظام سلامت عوض شد. وزیر جدید اعلام کرد که اجرای برنامه پزشک خانواده غیر کارشناسی بوده و نیاز به آسیب شناسی دارد و در واقع قانون اام آور اجرای این برنامه را کنار گذاشت و طرح تحول سلامت را جایگزین کرد.
طرح تحول سلامت به نوعی نقطه مقابل برنامه پزشک خانواده بود چرا که یکی از اهداف برنامه پزشک خانواده کاهش هزینه های اضافه و اصلاح اقتصاد سلامت بود اما در طرح تحول سلامت اساس کار بر افزایش تعرفه پزشکان قرار گرفت به طوری که درآمد و تعرفه پزشکان در فاز سوم این طرح حدود 120 درصد افزایش یافت.
افزایش هزینه های نظام سلامت و اام بیمه سلامت برای پوشش این هزینه ها و رایگان شدن پوشش برخی از افراد بدون بیمه، سازمان های بیمه گر را دچار مشکلات اقتصادی شدید کرد و به مرز ورشکستگی کشاند، هزینه های القایی وغیر ضرور افزایش پیدا کرد و البته در این نظام که نقطه مقابل طرح عدالت محور پزشک خانواده بود فاصله درآمدی پزشکان متخصص با پزشکان عمومی و سایر نیروها از جمله پرستاران نیز بیشتر شد.
سیامک مره صدق، عضو کمیسیون بهداشت ودرمان مجلس در گفت و گو با خبرنگار الف درباره مهمترین اقدامات انجام شده در نظام سلامت ایران در سالهای پس از انقلاب گفت: اولین دوره مهم نظام سلامت پس از انقلاب استقرار PHC یا ایجاد شبکه مراقبت های اولیه بهداشتی است که با اجرای آن از دهه 60 خانه های بهداشت در روستاها مستقر شدند و بهورزان در این مراکز استقرار پیدا کردند. تی که توسط دکتر مرندی اجرا شد و ت قابل توجه و معینی بود که نقش مهمی در ارتقای شاخص های بهداشتی و درمانی کشور از سطوح پایین به بالا داشت.
وی افزود: سازمان بهداشت جهانی بارها از این ت و اجرای شبکه بهداشتی و درمانی در روستاها و شهرهای کوچک و بزرگ تشکر کرد و همین الان ایالت های فقیر آمریکا از طرح شبکه بهداشتی ایران الگوبرداری می کنند.
وی گفت: حتی چند سال پیش آمریکایی ها به دکتر مرندی پیشنهاد دادند که برای آنها این سیستم را اجرا و رهبری کند و در واقع در آمریکا و سازمان بهداشت جهانی به سیستم شبکه بهداشتی ایران به عنوان یک مدل موفق و کارآمد احترام گذاشته می شود.
مره صدق افزود: دوره مهم بعدی نظام سلامت که خیلی واقعا قابل احترام است، اقداماتی است که در دوره دکتر پزشکیان شروع شد، مثل طرح ژنریک دارویی و مطرح کردن ایده طرح پزشک خانواده که به عنوان یک نقطه عطف در نظام سلامت ایران باید مورد توجه قرار گیرد.
وی گفت: دوره مهم دیگر دوره و زمان وزارت دکتر نمکی است که گر چه مدت زمان زیادی از آن نمی گذرد اما بازگشت به مسیر اجرای پزشک خانواده و حرکت در مسیر اجرای قانون نظام ارجاع اتقاق مهم و مبارکی است.
عضو کمیسیون بهداشت و درمان مجلس اضافه کرد: در این دولت تلاش مسئولان وزارت بهداشت این است که تا سال آینده پرونده الکترونیک سلامت را برای همه ایرانیان اجرا کنند که یک کار زیربنایی و مقدمه اجرای برنامه پزشک خانواده است و نقایص طرح تحول سلامت نیز با شتاب قابل توجهی در حال بر طرف شدن است.
مره صدق گفت: با این حال اگر بخواهیم برجسته ترین دوره را در نظام سلامت مثال بزنیم بدون شک، ایجاد شبکه بهداشتی و درمانی کشور است. در دوره دکتر فرهادی و دکتر ملک زاده، اتفاق خاصی نیفتاد. البته دکتر فرهادی و دکتر ملک زاده جزو پزشکان برجسته و استادان بزرگ حوزه پزشکی کشور هستند اما در دوره آنان بیشتر به جنبه های درمانی خدمات سلامت توجه شد و کمتر کارهای زیربنایی انجام شد.
حرکت سینوسی بهداشت به درمان و برعکس
نگاهی گذرا و کلی به رویدادهای نظام سلامت ایران در 40 سال گذشته نشان می دهد که در برخی دوره ها به خصوص دهه 60 اولویت وزارت بهداشت بر پیشگیری و مراقبت های اولیه بود که به خصوص با واکسیناسیون سراسری بسیاری از بیمه های واگیر و کشنده مثل کزاز، سرخک و سرخجه، فلج اطفال، دیفتری و . کنترل شد و سن امید به زندگی ایرانیان حدود 15 سال افزایش یافت و با اجرای طرح ژنریک دارویی تولید دارو در کشور تقویت شد تا جایی که امروز 97 درصد داروهای مورد نیاز بیماران در داخل تولید می شود.
اما در دوره های بعد به خصوص از دهه 70 به بعد با اجرای طرح بیمه همگانی و استقرار نظام فی فور سرویس» یعنی پرداخت پول به ازای تعداد خدمات، پزشکان کشور به سمت هزینه تراشی و درآمدزایی سوق پیدا کردند و درمان بر بهداشت اولویت پیدا کرد.
گر چه در دوره های مسئولان وزارت بهداشت سعی کردند با اجرای برنامه پزشک خانواده دوباره با نگاه جدید و مدرن تر به پیشگیری از بیماری ها به خصوص بیماریهای غیر واگیر بازگردند اما مشکلات و دست اندازها و دست بالای بخش خصوصی که پزشکان را برای کسب درآمد به سمت خود می کشاند، این نگاه را به سرانجام نرساند و قانون مصوب پزشک خانواده را بر زمین گذاشت تا نظام سلامت کشور با جزایر پراکنده سازمانهای متولی اش نمودار مدیریت سلامت کشور را به شکل سینوسی ادامه دهد.
تا 24 مهر هفته سلامت روان نامگذاری شده است. 10 اکتبر یا مهر روز جهانی سلامت روان نیز هست و این فرصتی است برای بررسی وضعیت سلامت روان در ایران.
مسئولان وزارت بهداشت اعلام کرده اند که 23.6 درصد جمعیت کشوربه یکی از انواع اختلالات روانی مبتلا هستند، آماری که متناسب با میانگین جهانی است اما برخی مسئولان و کارشناسان دیگر از آمارهای بیشتر سخن می گویند مثلا ناهید خداکرمی، عضو شورای شهر تهران میزان شیوع اختلالات روانی را در تهران 27 درصد می داند و البته آمارهای بیش از این نیز تا حدود 40 درصد از سوی برخی کارشناسان اعلام شده است.
اختلالات روانی تنوع زیادی از خفیف تا شدید دارند و از یک استرس روزمره شروع می شود تا اضطراب، افسردگی، اختلالات دوقطعی، شیدایی، افسردگی شدید، اعتیاد، اسکیزوفرنی، خودکشی و جنون. شایعترین بیماری روانی در میان ن افسردگی و در میان مردان ایران اعتیاد است.
بیماری های روانی مانند بیماری های جسمی هم نشانه ها و علائمی دارند و هم عوامل و عللی و درست مانند بیماری های جسمی نیازمند درمان هستند اما مهمترین مساله در مورد این بیماری ها انگ است که بیماران را از مراجعه به متخصصان سلامت روان که روانشناسان و روانپزشکان هستند باز می دارد.
احمد حاجبی، مدیر کل سلامت روان وزارت بهداشت گفته است: حدود 63 درصد مبتلایان به اختلالات روانی برای درمان مراجعه نمی کنند و تصور می کنند این بیماری خودش خوب می شود و این مساله ای است که باعث مزمن شدن بیماری شده، درمان آن را سخت و گاهی بسیار پیچیده می کند.
جامعه ما یک جامعه در حال گذار است و افزایش خشونت در خانه، در محیط کار، خشونت های اجتماعی در محیط های عمومی، از جمله نشانه های اختلالات روانی است که می تواند ریشه های مختلفی داشته باشد، پرخاشگری، بیکاری، درآمد پایین، فقر و مشکلات اقتصادی، ترافیک، آزارهای جسمی و جنسی می توانند عامل یا نماد اختلال و بیماری روانی باشند.
خشونت انواع مختلفی دارد، پایین بودن سطح و آستانه تحمل افراد می تواند به راحتی موجب خشونت و نزاع شود، گاهی یک نیش ترمز هنگام رانندگی، یک بوق زدن، یک حرف ناروا و متلک زمینه خشونت و درگیری و زد و خورد را فراهم می کنند. خشونت علیه ن نیز انواع و اشکال مختلفی دارد، از یک نگاه ناروا تا بوق زدن خودروها و آزارهای کلامی و جنسی می تواند خشونت تلقی شود و فرد را به ورطه بیماری روانی بکشاند.
بی مسوولیتی نظام سلامت کشور درباره سلامت روان
سلامت روان یکی از ابعاد چهارگانه سلامت است که در کنار سلامت جسمی، سلامت اجتماعی و سلامت معنوی مطرح است. بر اساس قوانین کشور، وزارت بهداشت مسئول تامین سلامت مردم است اما این نهاد مسئول اعلام کرده که در بروز خشونت، ناراحتی ها و اختلالات روانی هیچ نقشی ندارد و تنها در صورت بروز بیماری می تواند به درمان مبتلایان بپردازد.
اما این بهانه جویی ها از بار مسئولیت وزارت بهداشت نمی کاهد، وزارت بهداشت، مسئولیت پیشگیری و آموزش جامعه را هم دارد و باید با ارتقای آگاهی جامعه کمک کند که آستانه تحمل مردم بالا برود و زمینه خشونت و بیماری روانی کاهش یابد.
وزارت بهداشت تقریبا هیچ برنامه ای برای ارتقای سطح بهداشت روان و آموزش عمومی برای بهبود شاخص های سلامت روان ندارد. این کار نیازمند داشتن یک شبکه و نیروی انسانی گسترده و البته همکاری رسانه های کارآمد است که وزارت بهداشت فاقد آن است.
سعید نمکی، وزیر بهداشت در اولین روزهای مسئولیتش در این سمت، روی موضوع حساس سلامت روان و اهمیت آن دست گذاشت و گفت: اولین رکن رسیدگی به نظام سلامت به ویژه در کشورهایی مانند ایران، رسیدگی به بهداشت روان است و اگرچه اقتصاد یک جامعه میتواند بر بهداشت روان تاثیر گذارد، اما همه تاثیرگذاری با شرایط اقتصادی یک کشور نیست، چون انسانهای پولدار غمگین یا بی پول شاد، کم نیستند.
او صراحتا اعلام کرد که جامعه ما نیازمند شادی است و از رسانه ها خواست، جامعه را به سمت امید وشادی سوق دهند و البته حرف هایی درباره عزاداری و برنامه های صدا وسیما هم زد که حاشیه ساز شد و او بعدا اعلام کرد که از حرف هایش سوء تعبیر شده است و بحث سلامت روان به مسائل و مراسم مذهبی ارتباطی ندارد.
مریم رسولیان، رئیس انجمن روانپزشکی کشور در این باره گفته است: اینکه می گویند ایران غمگین ترین و خشن ترین کشور دنیاست قطعا حرفی نادرست و اشتباه است اما به هر حال شاخص های سلامت روان نشان می دهد وضعیت بهتر اقتصادی ااما باعث بهبود سلامت روان نمی شود و طبقه متوسط سالم ترین افراد از نظر سلامت روان هستند.
وی گفت: شاخص های جهانی سلامت روان نشان می دهد ما در رتبه ۱۰۶ جهانی هستیم اما بیش از شاخص های جهانی باید به شاخص های بومی کشور خودمان توجه داشته باشیم که عزت نفس، دینداری، ارتباطات اجتماعی، معنویت، اعتماد اجتماعی و گسترش روابط خویشاوندی از جمله آنها است.
رسولیان اظهار داشت: عواملی مانند مشکلات اقتصادی، ضعف حمایت های اجتماعی، ضعف پوشش بیمه ای در کشور و مشکلاتی که در حوزه نیازهای اجتماعی وجود دارد، در بروز خشونت موثر است.
رسولیان اضافه کرد: نشاط اجتماعی یک مقوله فرادستی و حاکمیتی است و وزارت بهداشت به تنهایی نمی تواند در این زمینه تعیین کننده باشد و باید دستگاه های دیگر دولتی مانند نهادهای متولی امور اقتصادی، اشتغال، مسکن و البته رسانه ها به خصوص صدا و سیما در این زمینه نقش خودشان را ایفا کنند.
سعید نمکی در سخنان خود به این نکته اشاره کرده که وزارت بهداشت در خیلی از امور مانند مساله تصادفات رانندگی، دخانیات، افزایش بیماری ایدز و اختلالات روانی خودش قربانی است و نقشی در بروز این اختلالات و بیماری های ناشی از آن ندارد و فقط بار سنگین درمان مبتلایان را به دوش می کشد.
اما این گونه صحبت کردن شاید شانه خالی کردن از بار مسئولیت باشد، وزارت بهداشت باید برای ارتقای سطح سواد سلامت روانی، آموزش عمومی و بسیج امکانات کشور از سطح آموزش ابتدایی تا دانشگاه و در محیط های شغلی و خانواده برنامه داشته باشد و دستگاه های مختلف از جمله آموزش و پرورش، وزارت علوم، دانشگاه آزاد، وزارت اقتصاد، مسکن، کار، صدا و سیما، رسانه ها و همه و همه را درگیر کند.
در واقع ریل گذاری و تگذاری برای بهبود خدمات بهداشت روان و حرکت به سمت یک جامعه سالم و شاد بیش از همه از وزارت بهداشت انتظار می رود که البته مجلس نیز باید در این ریل گذاری مشارکت کند.
اینکه هر سال در هفته سلامت روان با آب وتاب گفته شود که وزارت بهداشت در شبکه بهداشتی کشور 1600 روانشناس را برای ارائه خدمات بهداشت روان به کار گرفته است، نادیده گرفتن گستره بزرگ اختلالات روانی و کوچک کردن مساله است، چطور 1600 روانشناس می توانند برای جمعیتی که حداقل 14 میلیون نفر برآورد می شوند و اغلب مراجعه نمی کنند یا نمی دانند که برای درمان کجا باید مراجعه کنند، کاری کند.
گرانی و کمبود خدمات روانپزشکی
خدمات درمانی بیماری های روانپزشکی نیز در مطب ها بسیار گران و فاقد پوشش مناسب بیمه ای است. در کشور 80 میلیونی ما حداکثر 1500 روانپزشک وجود دارد و برای رسیدن به حداقل استاندارد باید بیش از 10 هزار روانپزشک داشته باشیم یعنی وزارت بهداشت بعد از 40 سال مسئولیت آموزش پزشکی هنوز این حداقل نیروی متخصص برای درمان بیماران روانی را هم فراهم نکرده است.
به همین علت مردم حتی اگر بخواهند مراجعه کنند هم دسترسی کافی به روانپزشک ندارند و این البته به جز مشکل ویزیت های گزاف و بیش از تعرفه های متعارفی است که روانپزشکان و حتی روانشناسان به علت بازار محدود و انحصاریشان به صورت دقیقه ای از مردم می گیرند و برای نیم ساعت مشاوره ویزیت های بیش از صد هزار تومانی طلب می کنند. بیمه ها نیز آن قدر گرفتار بیماری های جسمی هستند که توان حمایت و پوشش خدمات مشاوره روانی و درمان های سرپایی روانپزشکی را ندارند.
وضعیت برای بیماران روانی شدید که نیاز به بستری دارند نیز بسیار نامناسب است، طبق قانون, وزارت بهداشت باید 10 درصد تخت های بیمارستانی کشور را به خدمات روانپزشکی اختصاص دهد، کاری که هرگز انجام نشده است، یک علت آن پولساز نبودن این تخت ها و پوشش ضعیف بیمه هاست به همین علت ورود بیمارستان های خصوصی که همیشه به سود و درآمد فکر می کند به ایجاد تخت های روانپزشکی در حد صفر است و این نیز البته به تگذاری نادرست نظام سلامت و نظام پرداخت ناکارآمد آن بر می گردد.
حالا وزارت بهداشت بدون برنامه مانده است با 12 تا 14 میلیون فرد افسرده، مضطرب و دچار اختلال روانی که نیازمند خدمات سلامت روان هستند.
کسانی که حدود 10 هزار نفرشان هر سال خودکشی می کنند و بیش از 50 میلیون نفری که هنوز بیمار نیستند اما به آموزش و خدمات بهداشت روان نیاز دارند، افرادی که به گفته احمد علی نوربالا، مشاور وزیر بهداشت در امور روانپزشکی بیش از 50 درصدشان نگرانی دارند، نگرانی از آینده شغلی، نگرانی از بیکاری و پایین آمدن درآمد، نگرانی از سلامت آینده اعضای خانواده، نگرانی از ماندن در ترافیک، نگرانی از .
به گزارش الف فروردین امسال با سیل شروع شد، سیلی که از شمال تا جنوب کشور را در نوردید، از آق قلا در گلستان تا معمولان لرستان، سیل آمد تا به خوزستان رسید، حدود 70 نفر جان باختند، 700 نفر مصدوم و راهی بیمارستان شد و هزاران نفر بی خانمان شدند.
گر چه با کمک های مردمی و فعالیت های دستگاه های اجرایی بالاخره با تاخیر، بحران کنترل شد اما فاز بازسازی و بازگشت به زندگی طبیعی پس از بحران هنوز تمام نشده است، هزاران نفر هنوز بی خانمان هستند، صدها هکتار از زمین های کشاورزی هنوز زیر آب است و جاده های فروریخته زیادی همچنان تخریب شده مانده اند.
اما درباره خود واقعه سیل نیز هنوز سوالات زیادی مطرح است که بی پاسخ مانده، آیا این سیل قابل پیش بینی و پیشگیری و قابل مهار و کنترل نبود؟ چه کسانی مقصر بودند که خسارت ها تا این حد ویرانگر شد؟ چرا کسی بازخواست و محاکمه نمی شود؟ چرا هنوز بسیاری از آسیب دیدگان به زندگی عادی برنگشته اند؟ و چرا از گذشته درس نمی گیریم و کاری برای جلوگیری از تکرار حوادث مشابه انجام نمی شود؟
سیل فروردین امسال در خوان آخر به جنوب کشور و خوزستان رسید، سرزمین نفت و جلگه و کشاورزی با مردمانی صبور و آفتاب سوخته و مظلوم که با وجود مشکلات اقتصادی که قبل از سیل داشتند، حالا زمین گیر هم شده اند. هنوز بسیاری از آنان در شرایط بحرانی و سخت روزگار می گذرانند و کسی صدایشان را نمی شنود.
علاج واقعه قبل از وقوع باید می شد
علی ساری اهل دشت آزادگان و نماینده مردم اهواز در گفت و گو با خبرنگار الف درباره سرنوشت و وضعیت امروز سیل زدگان خوزستان گفت: سیل در خوزستان طبیعتش با جاهای دیگر فرق می کند. مطالعات می تواند میزان خطر سیل را قبل از وقوع آن نشان دهد، اگر به خاطر داشته باشید، سیل نوروز در دو مرحله اتفاق افتاد یکبار قبل از نوروز در آخرین روزهای سال 97 و مرحله دوم اولین روزهای پس از نوروز بود.
وی افزود: اگر به وضعیت تالاب ها و مخازن آب در خوزستان قبل از سیل توجه می کردیم مشاهده می کردیم که یک مخرن مصنوعی به نام سد برای نگهداری آب داشتیم و یک مخزن طبیعی به نام تالاب برای نگهداری آب داشتیم.
نماینده مردم اهواز در مجلس شورای اسلامی ادامه داد: نیاز نیست مهندس باشیم و به مباحث مهندسی آب تسلط داشته باشیم، موضوع خیلی ساده است به میزانی که در پایین دست سدها برای شرب و برای کشاورزی به آب نیاز داریم باید خروجی آب سدها را تنظیم می کردیم و باید با توجه به متغیر آب شرب، آب کشاورزی و آب مربوط به ورودی رودخانه ها، خروجی آب سدها را تنظیم می کردیم.
وی گفت: نمی شود که به طور سلیقه ای و بدون توجه به نیاز آب رودخانه ها، نیاز به آب کشاورزی و آب شرب، خروجی آب سدها را کم کنیم زیرا با این کار طبیعت رودخانه ها و کشاورزی نابود می شود، متغیرهای دیگری هم هستند که باید با توجه به آنها خروجی آب سدها را تنظیم کنیم.
ساری ادامه داد: بنابراین باید با توجه به نیاز آب پایین دست سدها آب رها شود و بیش از آن آب پشت سد ذخیره شود. بر این اساس در مدیریت آب سدها باید بیشتر از حداکثر ظرفیت لازم آب ذخیره نشود و البته حد مینیمومی و حداقلی نیز وجود دارد که آب پشت سد نباید از آن کمتر باشد.
فاجعه سیل با تخلیه به موقع سدها کنترل می شد
ساری گفت: با توجه به این اطلاعات کارشناسی باید بگویم که وضعیت آب پشت سدها را طوری نگه داشته بودند که تا روزهای قبل از عید اگر درست پیش بینی کرده بودند و از نیمه بهمن و اوایل اسفند تخلیه آب پشت سدها را به موقع انجام می دادند فاجعه سیل به این شدت اتفاق نمی افتاد.
وی افزود: قرار نبود با باز کردن دریچه سدها و افزایش خروجی، آب وارد رودخانه ها و خیلج فارس شود بلکه دو مخزن طبیعی هورالعظیم و تالاب شادگان را داشتیم که ظرفیت ذخیره سازی این حجم آب را داشتند و اگر این اقدام ساده انجام می شد به مراتب مشکلات سیل در خوزستان کمتر می شد و حتی شاید بتوان گفت که به سیل منجر نمی شد.
ساری ادامه داد: بنابراین به یقین اعلام می کنیم سیل خوزستان قابل پیش بینی و قابل پیشگیری بود اما مسئولان مکانیزم های لازم را برای پیشگیری از وقوع سیل انجام ندادند و فاجعه سیل را باعث شدند. در واقع لازم بود در حد مورد نیاز آب پشت سدها می ماند و بقیه آن به تالاب شادگان و هورالعظیم سرازیر می شد و به همین سادگی سیل خوزستان رخ نمی داد. این بی توجهی تالاب شادگان و هورالعظیم را به 350 هزار هکتار کانون بحرانی و فوق بحرانی ریزگردها نیز تبدیل کرده بود.
ساری گفت: محاسبات علمی درباره میزان آب پشت سدهای گتوند، کرخه و دز انجام شده و معلوم است که چقدر آب پشت این سدها باید آزاد می شد تا فاجعه سیل رخ ندهد اما بر خلاف این محاسبات مسئولان این سدها بدون توجه به پیش بینی های سیل همه آب را پشت سدها نگه داشتند و با اقدام دیرهنگام؛ تخلیه های سریع و نابهنگام سیل را رقم زد و زمانی رها شدن آب انجام شد که کار از کار گذشته بود.
نماینده مردم اهواز در مجلس ادامه داد: غفلت مسئولان باعث شد که مجبور شوند با شدت و با میزان بالایی یک دفعه آب پشت سد را خالی و رها سازی کنند. در نتیجه سیل بندها دیگر تحمل نداشت و آب به سمت زمین های کشاورزی و مسی مردم سرازیر شد و به میزان زیادی خسارت و ویرانی رخ داد. در واقع به تعبیر ساده اگر تخلیه آب در بهمن یا اوایل اسفند انجام می شد مشکل سیل به وجود نمی آمد.
ساری گفت: در این شرایط تصمیم گیرنده مسئولان مدیریت بحران وزارت کشور، وزارت نیرو و استانداری خوزستان بودند، عالی ترین مقامی که در این زمینه تصمیم گرفت استاندار خوزستان بود و حتی در سفر رئیس جمهوری به خوزستان نیز آقای گفتند که در این زمینه غیر از وزیر نیرو کسی تصمیم نگیرد.
مسئولان خوزستان در تشدید سیل نقش داشتند
وی اضافه کرد: از نظر من برخی مسئولان در وقوع سیل خوزستان مسئولیت دارند و باید پاسخگو باشند، خود من نامه ای را در این زمینه به قوه قضاییه داده ام و خواسته ام که جواب بدهند شاید من اشتباه می کنم، گروه بازرسی بفرستند و در این مورد تحقیق کنند، نامه ای هم به شخص رئیس جمهوری ارسال کردیم که در این زمینه کارشناسی کنند و اعلام کنند که چه کسی مقصر بوده است، چه اتفاقاتی در آن مقطع زمانی رخ داده و چرا تخلیه آب با تاخیر انجام شده است.
ساری درباره میزان خسارات ناشی از سیل در خوزستان گفت: مسئولان در زمان وقوع سیل اعلام کردند که سیل زدگان در هتل های لاکچری هستند. مسئولان استان خوزستان آدرس این هتل های لاکچری را که خیلی هم در رسانه های خارجی حاشیه ساز شد اعلام کنند تا ما هم بدانیم این هتل ها کجا هستند.
خسارت سیل در خوزستان بیش از 9 هزار میلیارد تومان
وی افزود: خسارت های ناشی از سیل را می توان به چند بخش تقسیم کرد که شامل خسارت به منازل مسی مردم، خسارت به زمین های کشاورزی و خسارت های دیگر به سایر ابنیه از جمله راهها و راه آهن است که دچار تخریب شدند.
نماینده مردم اهواز ادامه داد: آماری که دولت در این زمینه درباره میزان خسارت سیل در خوزستان اعلام کرد تا حدود 9 هزار میلیارد تومان را شنیدم ولی من فکر می کنم یک مقدار در اعلام میزان خسارت های جانبی دقت لازم انجام نشده است به عنوان مثال کشاورز کشت گندمش را در زمان سیل از دست داده است و بعد از آن کشت تابستانه را هم از دست داده است چون الان که 6 ماه از زمان سیل گذشته است هنوز در برخی زمین های کشاورزی آب ناشی از سیل وجود دارد و من می توانم آدرس این زمین ها را اعلام کنم.
ساری ادامه داد: به طور مثال زمین های کشاورزی در پایین دست سد کرخه جایی که به تالاب هورالعظیم می رسد هنوز آبهای سیل وجود دارد و زمین های کشاورزی را غیر قابل کشت کرده است، رسانه ها دوربین های خود رابه این منطقه بیاورند و ببینند که حتی برای کشت پاییزه نیز آماده نیست.
تعلل در پرداخت خسارت کشاورزان سیل زده
وی گفت: بیشترین تعلل هم در پرداخت خسارت کشاورزان صورت گرفته است، پروسه پیچیده ای برای پرداخت خسارت کشاورزان تعیین شده است و بهتر است مهندس حجتی وزیر کشاورزی اعلام کند که از بین خسارت کشاورزان، چند پرونده وجود دارد و چند پرونده پرداخت شده است.
وی گفت: علاوه بر آن خسارت های زیاد دیگر به مردم سیل زده تحمیل شد که در محاسبات دولت در نظر گرفته نشده است از جمله مراجعات مردم که برای درمان به پزشک و روانشناس و روانپزشک انجام شد و بحران های روحی و روانی که مردم مناطق سیل زده متحمل شدند.
نماینده اهواز افزود: در زمینه خسارت منازل مسی نیز کافی است به شهر کارون یا حمیدیه بروید و ببینید با گذشت 6 ماه از زمان سیل چقدر ساخت خانه های مردم پیشرفت کرده است و می بینید که ساخت بسیاری از خانه ها تازه به سقف رسیده است و در مواردی فقط پی ساختمان درست شده و حتی ستون ساختمان ساخته نشده است. حتی برای برخی ساختمان های تخریب شده هیچ اقدامی برای بازسازی انجام نشده است و فقط تعداد معدودی از خانه ها تکمیل شده است.
ساری ادامه داد: آمار دقیقی از خانه های تخریب شده یا بازسازی شده ندارم اما در بازدیدی که به صورت تصادفی از مناطق سیل زده داشتم دیدم که اکثر خانه های سیل زدگان یا در مرحله فونداسیون و زیرسازی است یا در مرحله ساخت ستون و دیوار است یا در مرحله ساخت سقف است و تعداد کمی از خانه ها تمام شده است.
زندگی سیدگان در آلونک
وی در پاسخ به این پرسش که این سیل زدگان اکنون در کجا ساکن هستند گفت: بیشتر این سیل زدگان در خانه های تخریب شده خودشان یا منازلی که دیوارهاییش ترک برداشته است ساکن هستند چون بنیاد مسکن گفته در کنار خانه قدیمی و در زمین آن خانه جدید بسازند، در کنار آن یک آلونک کوچک درست کرده اند و در بدترین شرایط در کنار هم زندگی می کنند و منتظرند تا نوبت بازسازی خانه آنها برسد.
ساری افزود: کار ساخت و ساز منازل این طور نیست که همه همزمان با هم انجام شود، به یک عده معدودی هم که هیچ جایی و آلونکی ندارند کانکس داده اند و تا همین الان هم هنوز در کاندگی می کنند که از جمله در شهرستان حمیدیه قابل مشاهده است.
وی اضافه کرد: از جمله مناطق خسارت دیده خوزستان که هنوز آثار سیل و بی خانمای مردم در آن مشاهده می شود می توان به حمیدیه، بامدژ، شهر باوی و شهرستان کارون و حتی مناطقی از شهرستان اهواز اشاره کرد، در مورد بازسازی مدارس اقدامات تا حدی بهتر از خانه های مسی انجام شده است اما این طور نیست که همه مدارس آماده شده باشد، تعدادی از مدارس تخریب شده هنوز در حال ساخت هستند و در تعدادی از مدارس با همان شرایط نامناسب کلاس های درس را تشکیل داده اند. چاره دیگری ندارند. هنوز در شهرستان باوی، حمیدیه و اهواز مدرسه آماده نشده و تخریب شده در سیل داریم.
پل ها خراب مانده اند
نماینده مردم اهواز گفت: درباره خسارت های دیگر از جمله خسارت به جاده و پل هنوز بسیاری از پل ها و جاده ها علیرغم دستورات مکرر وزیر راه تعمیر نشده اند از جمله پل عنافچه، پل خسرج یا در مورد پل شهرستان کارون هنوز اقدامی صورت نگرفته است.
وی گفت: بسیاری از جاده ها هم که از قبل خراب بودند و به شکل نامناسبی تخریب شدند فقط یک کلنگ زنی برای احداث در حمیدیه انجام شد اما در شهرستان باوی یا کارون کار چندانی برای بازسازی جاده ها انجام نشده است؛ همین الان دوربین رسانه ها را ببرید به روستاهای سیل زده شهرستان کارون و ببینید که جاده ها چه وضعی دارند و مردم به چه شکلی تردد می کنند.
ساری افزود: از نظر من بخش مهمی از معضل سیل ناشی از سوء مدیریت مسئولان قبل از وقوع سیل است که متاسفانه مدیریت بسیار ضعیفی بود. در زمان سیل نیز مدیریت درهم برهمی بود که واقعا مردم را دچار خسارت و آسیب های شدید و آشفتگی کرد که تا همین الان مردم گرفتارند.
منبع: الف
به گزارش الف اعلام آمار هزینه های کمرشکن سلامت که در اصطلاح تخصصی به آن هزینه های کاتاستروفی» می گویند یکی از شاخص های مهم و اصلی سلامت در کشورهاست که در ایران به علت نظام جزیره ای سلامت و پراکندگی مراکز درمانی بین بخش خصوصی، دولتی و ضعف بیمه ها در سالهای گذشته روند نگران کننده ای پیدا کرده است.
تعاریف مختلفی از هزینه های فقرزای سلامت وجود دارد. در گذشته مسئولان وزارت بهداشت اعلام می کردند که وقتی یک خانواده 40 درصد درآمدش را صرف هزینه های سلامت کند، دچار هزینه های کمرشکن یا تحمل ناپذیر می شود و به زیر خط فقر می رود اما در تعریفی که اخیرا ایرج حریرچی، معاون کل وزارت بهداشت اعلام کرده، این هزینه ها در صورتی به یک خانوار تحمیل می شود که 25 درصد درآمدش صرف درمان و هزینه های سلامت شود.
به گفته او قدرتمند بودن بخش خصوصی در ایران و گران بودن هزینه های دندانپزشکی و نیز گرایش مردم به انجام عمل های زیبایی موجب میزان بالای هزینه های فقرزا و کمرشکن سلامت است.
ایرج حریرچی این آمار را مهر امسال ( هفته گذشته) پس از سالها و بعد از اجرای طرح تحول سلامت در اجلاس وزرای بهداشت کشورهای مدیترانه شرقی اعلام کرد. قبل از او در سال 92، محمد آقاجانی، معاون درمان وقت وزارت بهداشت اعلام کرده بود که حدود 5 درصد مردم کشور سالانه به علت هزینه های سلامت به زیر خط فقر می روند و البته به گفته او این آمار در تهران حدود دو برابر میانگین کشوری و تقریبا 14 درصد است.
عددی تکان دهنده که بیان آن از زبان یک مقام رسمی عجیب بود. با این حال در قانون برنامه توسعه چهارم و پنچم به دولت و وزارت بهداشت تکلیف شده بود که میزان جمعیتی که سالانه به علت مراجعه به مراکز درمانی و دریافت خدمات پزشکی شامل خدمات بستری، سرپایی دچار فقر و هزینه های کمرشکن می شوند باید تا پایان زمان اجرای برنامه (پنجم) یعنی تا پایان سال 94 باید به زیر یک درصد یعنی حدود 800 هزار نفر در سال برسد.
امری که محقق نشد و آمار رسمی نیز از میزان واقعی جمعیتی که سالانه متحمل این هزینه ها می شوند ارائه نشد و بعد از آن هم این تکلیف قانونی در قانون برنامه توسعه ششم حذف شد.
تا قبل از سال 93 و زمان اجرای طرح تحول سلامت، به گفته مسئولان وزارت بهداشت سالانه حدود 5 درصد جمعیت کشور دچار هزینه های فقرزای سلامت می شدند و بیش از 60 درصد هزینه های سلامت از جیب مردم پرداخت می شد و دولت و بمیه ها با هم کمتر از 40 درصد این هزینه ها را پرداخت می کردند.
طرح تحول سلامت چه کرد؟
اجرای طرح تحول سلامت و ورود حدود 5 هزار میلیارد تومان اعتبار جدید به نظام سلامت تا حدی به کاهش فرانشیز( سهم پرداختی مردم برای درمان) و کاهش هزینه های فقرزای سلامت کمک کرد به طوری که به گفته ایرج حریرچی، سخنگوی وقت وزارت بهداشت در سال 96، سهم پرداخت از جیب مردم برای سلامت به زیر 40 درصد کاهش یافت و کاهش حدود 20 درصدی سهم مردم از سلامت به گفته او یک دستاورد بزرگ برای نظام سلامت ایران اعلام شد.
کاهش هزینه های سلامت مردم در زمانی اعلام شد که به علت حمایت دولت از این هزینه ها در بیمارستان های دولتی، مراجعات مردم به این مراکز به شدت افزایش یافته بود اما همزمان با اجرای طرح تحول سلامت و در فاز سوم آن اقدام دیگری انجام شد که کاهش هزینه های درمانی مردم را در خطر افزایش قرار می داد.
در فاز سوم طرح تحول سلامت در بهار سال 93 به یکباره تعرفه های خدمات پزشکی در ایران حدود دو برابر شد و120 درصد افزایش یافت. مساله ای که باعث شد مراجعات مردم به بیمارستان های خصوصی به شدت کاهش پیدا کند به طوری که به گفته ایرج حریرچی، معاون کل وزارت بهداشت، هم اکنون حداکثر 5 درصد مردم با پول خودشان توان رفتن به بیمارستان خصوصی را دارند، 15 درصد به کمک بیمه های تکمیلی توان رفتن به این مراکز را دارند و حدود 80 درصد مردم هرگز پایشان به این مراکز نمی رسد.
کاهش هزینه های درمانی در بخش دولتی البته جنبه های پنهان دیگری هم داشت که یک بخش آن افزایش هزینه های بی مورد و غیرضروری مانند آزمایش ها و عکسبرداری های غیر ضروری بود که از جیب دولت و بیمه ها به علت ضعف نظارت وزارت بهداشت خرج می شد و هدر می رفت.
افزایش هزینه های درمانی در بخش دولتی و خصوصی گر چه در ظاهر میزان پرداختی مردم را در صورتحساب بیمارستانهای دولتی کم نشان می داد اما این روی ظاهری ماجرا بود و در بطن ماجرا این بیمه ها بودند که دچار فشار مضاعف می شدند به طوری که با وجود دو برابر شدن بودجه سازمان بیمه سلامت از حدود 6 هزار میلیارد تومان به 11 هزار میلیارد تومان باز هم این سازمان با حدود 6 هزار میلیارد تومان کسری بودجه مواجه شد.
وضعیت سازمان تامین اجتماعی هم به همین شکل بود و هزینه های سلامت این زمان به حدود 26 هزار میلیارد تومان افزایش یافت که 16 هزار میلیارد تومان آن سهم مراکز طرف قرارداد بود که دو برابر شده بود.
افزایش هزینه های سلامت و بزرگ شدن بازار سلامت از حدود 70 هزار میلیارد تومان به بیش از 100 هزار میلیارد تومان زنگ خطری بود که نگرانی های آن بعد از تحریم ها و کاهش فروش نفت بیشتر شد، دولت دیگر نتوانست مانند گذشته و زمان طلایی طرح تحول سلامت هزینه های افزایش یافته درمانی را پوشش دهد و بار مالی هزینه ها باز هم به دوش مردم افتاد.
اکنون صورتحساب های بیمارستان های دولتی مانند دو سال پیش نیست و سهم فرانشیز و پرداختی مردم دیگر به میزان سه درصد برای روستاییان و 5 درصد برای شهرنشینان محاسبه نمی شود و به مراتب بیشتر است، بیمارستانهای خصوصی هم که به علت کاهش شدید مراجعات مردم به مرز ورشکستگی و تعطیل شدن رسیده اند، بیمه های پایه نیز جان سختی می کنند.
تکلیف قانون برنامه ششم برای کاهش سهم مردم از هزینه های سلامت به زیر 25 درصد هم مشخص نیست و البته هزینه های فقرزای سلامت نیز که قرار بود به زیر یک درصد برسد، چندان کاهش نیافته و سالانه نزدیک به سه میلیون نفر را یعنی 3.86 درصد مردم ایران با خود به زیر خط فقر می برد.

سازمان امور مالیاتی کشور آخرین مهلت نصب پایانه فروشگاهی را در مطب پزشکان و مراکز تشخیصی و درمانی 15 شهریور اعلام کرده بود اما با پایان این مهلت معلوم نیست چند درصد پزشکان این اام قانونی را اجرا کردهاند. موضوع فرار مالیاتی پزشکان مساله تازه ای نیست و سالهای سال است که همواره مطرح بوده است، قشر فرهیخته ای که با لباس سفید درمانگر روزهای سخت مردم هستند اما از نظر مسائل مالی و درآمدی به طبقهای تبدیل شده اند که هر روز فاصله آنها با مردم عادی بیشتر میشود.
مسائل مالی پزشکان فقط به مالیات و پرداخت این هزینه قانونی محدود نمی شود و دریافتهای زیرمیزی و بیش از تعرفههای مصوب در حسابهایی که به نام افراد دیگر است و به خصوص دریافت های نقدی در مطب و کلینیک در بخش قابل توجه ای از این مراکز مرسوم است، درآمدهای کلانی که هیچ جا ثبت نمی شوند و قطعا مالیاتی هم بابت آنها پرداخت نمی شود.
به اعتقاد منتقدان پرداخت مالیات شاید بخش کوچکی از تخلفات مالی صنف پزشکان باشد که مطابق قانون باید به صورت پلکانی از حدود 10 درصد تا 20 درصد از درآمدشان را به صندوق مالیاتی کشور بپردازند تا صرف اداره و عمران و آبادی مملکت شود.
واقعیت این است که درآمد و مالیات پزشکان آمار و ارقام دقیقی ندارد. مسئولان دولتی سازمان امور مالیاتی میزان پرداخت مالیات پزشکان را در بخش خصوصی در سال گذشته حدود 150 میلیارد تومان اعلام کرده اند اما در مورد رقمی که باید بپردازند عدد دقیقی اعلام نمی شود و از اعدادی بین 400 میلیارد تا 1600 میلیارد تومان فرار مالیاتی پزشکان سخن گفته می شود.
از طرفی مسئولان سازمان نظام پزشکی گفته اند که بخش عمده خدمات پزشکان ( به گفته آنان 85 درصد) در بخش دولتی است (در حالی که 70درصد خدمات سرپایی در بخش خصوصی است) و پزشکان شاغل در بخش دولتی سالانه حدود هزار میلیارد تومان مالیات می پردازند رقمی که هنوز سازمان امور مالیاتی آن را تایید نکرده است.
با این حال آنچه در مورد فرار مالیاتی و تخلفات مالی پزشکان صحبت می شود بازه بزرگتری دارد، بخشی از آن مربوط به کارانه پزشکان در بخش دولتی است که هنوز درباره آن شفاف سازی نشده است و در نظام شکست خورده فی فور سرویس ( پرداخت به ازای خدمت) کارانه های دهها و صدها میلیون تومانی چندان حسابرسی نمی شود.
اما مسله بزرگتر و مهمتر آشفته بازار خدمات پزشکی در بخش خصوصی است که با توجه به نبود نظام نظارتی مطمئن و کارآمد، نه تنها در بخش بزرگی از این بازار تجاری که با زندگی مردم سر و کار دارد، تعرفه های مصوب و قانونی رعایت نمی شود بلکه مشاهده پدیدههایی مانند گرفتن زیرمیزی و ارقام خارج از تعرفه به صورت نقد یا در حساب های بانکی خاص، زد و بند با داروخانه ها و مراکز تصویربرداری و آزمایشگاهی، ارجاع بیماران از بخش دولتی به خصوصی، تحمیل کردن هزینههای القایی غیر ضروری به بیماران به علت تفاوت اطلاعاتی بین بیمار و پزشک و سوق دادن و ترویج عملهای زیبایی خطرناک کار سختی نیست.
حالا مطابق مصوبه قانون بودجه سال 98 برای اولین بار قشر فرهیخته و سفید پوش پزشکان مم شده اند که درآمدهای خود را شفاف کنند و با نصب پایانه فروشگاهی حق قانونی مردم و کشور را بپردازند، قانونی که از زمان ابلاغ، پزشکان را به صرافت انداخت که بیانیه بدهند و اعتراض کنند که چرا از ما پزشکان شروع کرده اید، چرا به ما پزشکان توهین می کنید، مگر ما هستیم؟
این شد که سازمان امور مالیاتی اعلام کرد که به زودی 15 صنف دیگر نیز مشمول نصب اجباری کارتخوان و پایانه فروشگاهی می شوند و وکلا از جمله آنان هستند اما اولتیماتوم به پزشکان را هم اعلام کردند و گفتند اول مهر پزشکانی که کارتخوان نداشته باشند جریمه می شوند و جریمه اش 2 درصد است.
با این حال مقاومت پزشکان همچنان ادامه دارد و دلایلی مانند آماده نبودن زیرساخت های فنی و وم آموزش پزشکان را بهانه می کنند تا اجرای این قانون را به تاخیر بیندازند تا مشمول گذر زمان و فراموش شود.
همانطور که گفتیم فرار مالیاتی پزشکان بخش کوچکی از تخلفات پزشکان است. بازار قانونی خدمات پزشکی در ایران حدود 110 هزار میلیارد تومان برآورد می شود که حدود 40 هزار میلیارد تومان آن سهم پزشکان است اما اگر زد و بندها و پول های زیرمیزی، هزینه های القایی پنهان را هم حساب کنیم، می توان سهم درآمدی پزشکان را حدودا 30 درصد بیش از این عدد برآورد کرد .
https://www.alef.ir/news/3980616085.html
https://www.alef.ir/news/3980621099.html
درباره این سایت